Pneumonie
Dernière mise à jour le : 26 août 2024
Révision médicale par : Xavier Gruffat, pharmacien
Résumé sur la pneumonie
 La pneumonie est une infection qui enflamme les alvéoles (petis sacs). Elle est la plupart du temps d’origine virale ou bactérienne et peut toucher un ou les deux poumons1.
La pneumonie est une infection qui enflamme les alvéoles (petis sacs). Elle est la plupart du temps d’origine virale ou bactérienne et peut toucher un ou les deux poumons1.
Il s’agit d’une maladie potentiellement grave qui se développer chez n’importe quel individu. La pneumonie est plus dangereuse chez les personnes fragiles comme les petits enfants, les personnes âgées ou encore celles qui souffrent de diabète, de maladies pulmonaires ou cardiaques de type chronique. Le nombre de cas de pneumonie est plus élevé en hiver et se manifeste davantage chez les fumeurs. La pneumonie est l’une des principales causes de mortalité infantile.
La pneumonie est causée par des bactéries, des virus et plus rarement par des champignons.
 Les principaux symptômes de la pneumonie sont la toux, une respiration rapide ainsi qu’une difficulté à respirer, de la fièvre, une douleur au niveau du thorax et de la fatigue.
Les principaux symptômes de la pneumonie sont la toux, une respiration rapide ainsi qu’une difficulté à respirer, de la fièvre, une douleur au niveau du thorax et de la fatigue.
Le diagnostic est principalement réalisé grâce à des examens cliniques, une observation des symptômes ainsi qu’une radio aux rayons-X du thorax. Parfois d’autres examens sont effectués par le médecin.
Le traitement va dépendre de la cause. Si la pneumonie est provoquée par une bactérie, le traitement reposera sur des antibiotiques. Relevons qu’en cas d’antibiothérapie il est important de bien suivre les recommandations du médecin, même si vous vous sentez mieux. Il est important de toujours terminer le traitement antibiotique prescrit par le médecin. Si la pneumonie est causée par un virus, il s’agira de traiter les symptômes en abaissant la fièvre par exemple avec du paracétamol ou de l’ibuprofène. Des antitussifs sont parfois utilisés contre la pneumonie.
Plusieurs bons conseils aident à soigner et prévenir la maladie : bien se laver les mains, éviter le contact avec les personnes infectées et arrêter de fumer. Un point important au niveau de la prévention est la vaccination contre le pneumocoque et la grippe (une cause indirecte importante de pneumonie).
Résumé sous forme d’infographie : 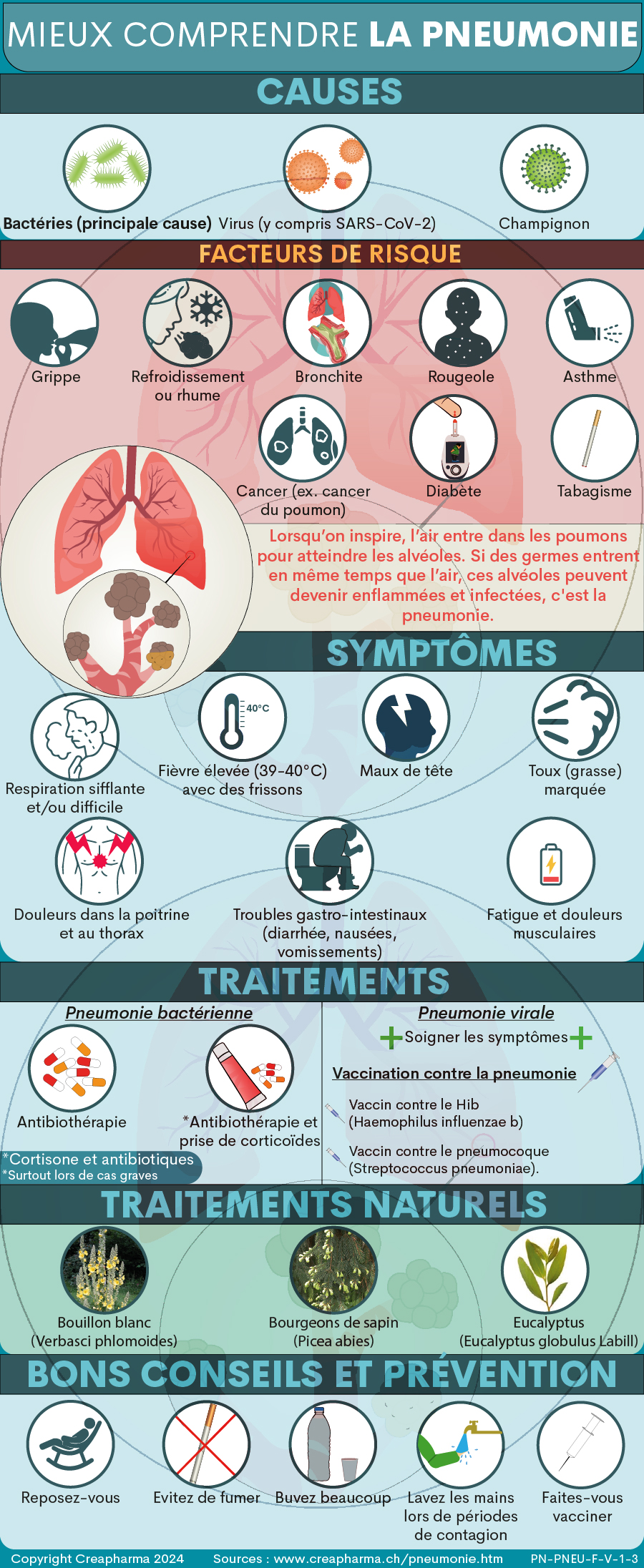
Lire aussi : Pneumonie en milieu hospitalier
La journée mondiale contre la pneumonie (en anglais : World Pneumonia Day) a lieu chaque 12 novembre.
Définition
La pneumonie est une maladie infectieuse des poumons provoquée le plus souvent par une bactérie mais aussi par des virus et parfois par des champignons.
En cas de pneumonie, les alvéoles se remplissent de pus et de liquide, ce qui rend la respiration douloureuse et limite l’absorption d’oxygène. L’alvéole, comme un petit sac, est l’endroit où les échanges gazeux (oxygène, gaz carbonique) ont lieu. Voir notre infographie ci-dessous.

La pneumonie se développe surtout chez des personnes âgées ou très jeunes. Cette maladie peut s’avérer redoutable chez ces patients fragiles (au niveau immunologique) et pour ces individus un traitement en milieu hospitalier s’avère la plupart du temps nécessaire. Chez une personne normale une pneumonie peut se soigner à la maison et la maladie dure en général de deux à trois semaines.
Contagion
La contagion de la pneumonie peut se faire dans divers endroits publics comme les écoles, les hôpitaux ou sur la place de travail, etc. Comme toujours pour les maladies infectieuses des mesures de prévention comme bien se laver les mains ou mettre la main devant la bouche avant d’éternuer ou tousser s’avèrent très recommandables.
Classifications de la pneumonie :
La pneumonie peut être est classée en fonction des types de germes à l’origine de la maladie (ex. pneumonie bactérienne ou virale, lire ci-dessous sous Causes) mais aussi du lieu où l’infection a été contractée, comme on peut le voir ici :
– Pneumonie acquise dans la communauté (en anglais : Community-acquired pneumonia)
Il s’agit du type de pneumonie le plus courant. Elle survient en dehors des hôpitaux ou d’autres établissements de soins de santé. Les causes peuvent provenir de bactéries (ex. Mycoplasma pneumoniae, Streptococcus pneumoniae), de virus (ex. SARS-CoV-2) ou de champignons.
– Pneumonie acquise à l’hôpital (en anglais : Hospital-acquired pneumonia)
Ce type de pneumonie survient lors d’un séjour à l’hôpital pour une autre maladie. Lire davantage à ce sujet : Pneumonie en milieu hospitalier
– Pneumonie acquise dans le cadre des soins de santé (en anglais : Health care-acquired pneumonia)
Ce type de pneumonie est une infection bactérienne qui survient chez les personnes qui vivent dans des établissements de soins de longue durée ou qui reçoivent des soins dans des centres de soins ambulatoires, notamment des centres de dialyse rénale.
– Pneumonie par aspiration (en anglais : Aspiration pneumonia)
Ce type de pneumonie survient lorsqu’une personne inhale de la nourriture, des boissons, des vomissures ou de la salive dans ses poumons. L’aspiration est plus probable si quelque chose perturbe le réflexe normal de déglutition, comme une lésion cérébrale ou un problème de déglutition, ou une consommation excessive d’alcool ou de drogues2.
Epidémiologie
– Aux Etats-Unis, la pneumonie provoque plus d’un million d’hospitalisations et 50’000 décès par an3.
Pneumonie chez l’enfant
– En 2019, l’OMS (WHO en anglais) estimait dans le monde à 740’180 le nombre d’enfants de moins de 5 ans morts de pneumonie4.
– Toujours selon l’OMS, la pneumonie est responsable de 14 % des décès chez les enfants de moins de 5 ans.
Informations sur la pneumonie chez l’enfant :
Chez les enfants, la pneumonie tue davantage que toutes les autres maladies prises ensemble comme le paludisme, les diarrhées ou la rougeole. L’organisation Save the Children, qui vient en aide aux enfants, a mis en avant le taux de mortalité élevé chez les enfants à cause de la pneumonie dans un rapport publié en 2017. Il a été constaté que 99% des cas de décès à cause de la pneumonie chez les enfants a lieu dans des pays à bas revenus comme plusieurs pays d’Afrique (ex. Somalie, Tchad ou Angola). Les enfants concernés proviennent surtout de familles qui n’ont ni accès à la vaccination ni aux antibiotiques. En 2017, un traitement par antibiotique coûtait seulement 0,34 euro.
Selon Save the Children, en Somalie et au Tchad environ 32 enfants sur 1000 meurent d’une pneumonie avant leur 5ème anniversaire. Une bonne nouvelle toutefois est qu’entre l’année 2000 et 2015, le nombre de morts a reculé de 47%.

Causes
La pneumonie est causée par des bactéries (en majorité), des virus et plus rarement des champignons. Lorsqu’on inspire, l’air entre dans les poumons pour atteindre les alvéoles (voir infographie ci-dessous), des petites poches élastiques. Si des germes comme des bactéries ou virus entrent en même temps que l’air, ces alvéoles peuvent devenir enflammés et infectées menant à une pneumonie5. Ces alvéoles infectées peuvent être remplies de pus ou de liquide, menant à de la toux6.
Bactéries (pneumonie bactérienne)
Différentes bactéries peuvent provoquer une pneumonie comme les pneumocoques, Haemophilus influenzae type b (Hib), Legionella pneumophila (une des bactéries à l’origine de la légionellose), Pneumocystis carinii, Chlamydia pneumoniae, le staphylocoque, Streptococcus pneumoniae, Mycoplasma pneumoniae (mycoplasme),etc. On distingue parfois la forme typique de la forme atypique, pour les pneumonies bactériennes.
Forme typique
Aux Etats-Unis en tout cas, la bactérie Streptococcus pneumoniae est la principale cause de pneumonie bactérienne en tout cas de la forme typique des pneumonies bactériennes (en anglais Typical bacterial pneumonia), elle survient souvent comme complication après une grippe ou un rhume (refroidissement, cold en anglais)7.
Forme atypique
La pneumonie bactérienne atypique (en anglais Atypical bacterial pneumonia) peut être provoquée notamment par Mycoplasma pneumoniae (mycoplasme), pouvant mener à ces symptômes modérés. Par contre Legionella pneumophila mène souvent à des symptômes graves. La bactérie Mycoplasma pneumoniae (mycoplasme) est plus fréquente lorsque les températures sont élevées, en été et au début de l’automne8.
Retour en force après la pandémie de Covid-19
Une étude de novembre 2023 publiée dans The Lancet Microbe (DOI : 10.1016/S2666-5247(23)00344-0) a montré que la pneumonie à Mycoplasma pneumoniae, qui avait disparu grâce aux mesures de lutte contre le Covid-19, avait fait son grand retour dans plusieurs pays du monde. Selon l’étude, on est revenu au niveau d’avant la pandémie, et la Suisse a enregistré même des chiffres records. Le retour en force des infections à Mycoplasma pneumoniae (mycoplasmes) a été constaté entre avril et septembre 2023, selon une surveillance menée sur 44 sites dans 24 pays du monde entier.
Enfants
Chez l’enfant, Streptococcus pneumonia est le plus souvent à l’origine de la pneumonie bactérienne. L’OMS estime qu’Haemophilus influenzae type b (Hib) est la deuxième bactérie la plus courante à l’origine de pneumonies. Toutefois, en tout cas en Suisse, avant le Covid-19, Mycoplasma pneumoniae était la cause principale de pneumonie bactérienne chez l’enfant9.
Virus (pneumonie virale, y compris la pneumonie provoquée par la Covid-19)
On dénombre de nombreux virus qui peuvent provoquer une pneumonie comme le virus de la varicelle. Toutefois, l’agent pathogène le plus fréquent en cas de pneumonie virale est le virus respiratoire syncytial (VRS). Le VRS est aussi la cause principale de bronchiolite, une maladie respiratoire touchant surtout les nourrissons. Les coronavirus peuvent mener à la pneumonie, comme par exemple le SARS-CoV-2, virus à l’origine de la Covid-19. En général, les virus mènent à des symptômes légers (mild en anglais) de la pneumonie, sauf le SARS-CoV-2 qui mène parfois à des hospitalisations et à la mort10.
Champignons
Le champignon Pneumocystis jiroveci peut provoquer une pneumonie, il s’agit d’une cause majeure de pneumonie chez l’enfant de moins de 6 mois infecté par le VIH/sida. Selon l’OMS, ce champignon est responsable d’au moins un quart des décès chez les nourrissons séropositifs. En général, la pneumonie provoquée par des champignons (en anglais Fungal pneumonia) est plus fréquente chez des personnes avec un système immunitaire affaibli.
Dur à trouver la cause
Il n’est pas toujours facile d’associer ou trouver un agent pathogène à l’origine de la pneumonie. Dans un article publié en février 2020 dans le Wall Street Journal au moment du début de la pandémie de Covid-19, un médecin chinois expliquait que dans seulement 20% à 30% des cas de pneumonie il est possible de trouver par des tests l’agent pathogène à l’origine de la pneumonie (ex. virus, bactérie).
Facteurs de risque pneumonie
Être âgé de 65 ans ou plus ainsi que les enfants de moins de 2 ans sont plus à risque de souffrir de pneumonie. De plus, certains facteurs peuvent aggraver et favoriser le développement d’une pneumonie, car l’entrée des agents dans les poumons devient facilitée, c’est le cas si vous souffrez notamment :
– d’une grippe ou Covid-19 ;
– d’un refroidissement ou rhume (le rhinovirus humain ou HRV, à l’origine de ces maladies augmente le risque de souffrir de pneumonie d’origine bactérienne surtout), les coronavirus (ex. SARS-CoV-2) ;
– d’une bronchite ;
– de rougeole (la pneumonie peut être une complication relativement fréquente de la rougeole, avec l’otite) ;
– d’asthme ;
– d’une maladie cardiaque, notamment chronique ;
– du SIDA (en particulier chez les enfants de moins de 6 mois, à la suite d’une infection par le champignon Pneumocystis jiroveci, lire ci-dessus également) ou d’un système immunitaire affaibli (ex. chimiothérapie) ;
– d’un cancer (ex. cancer du poumon) ;
– d’un diabète ;
– d’une hospitalisation (en général).
Autres facteurs de risque
– Le tabagisme augmente le risque de souffrir de pneumonie, car le système de défense au niveau des voies respiratoires est affaibli par la fumée. Il s’en suit une entrée facilitée de virus et bactéries dans l’organisme.
– La prise de certains médicaments qui affaiblissent le système immunitaire comme des corticoïdes ou une chimiothérapie peuvent aussi favoriser le développement de cette maladie infectieuse.
– Une transplantation cardiaque contribue à une augmentation du risque.
– Le fait d’être sous respirateur en milieu hospitalier.
Hiver et pneumonie
On estime qu’en hiver le nombre de cas de pneumonie augmente de 30%.
Transmission de la pneumonie
La pneumonie se transmet en général par l’air qu’on respire et par le contact avec des personnes malades, par exemple à l’hôpital.
On sait que les cas de transmission de pneumonie à l’hôpital sont en général plus agressifs et résistants au traitement par des antibiotiques.
La pneumonie à mycoplasme (Mycoplasma pneumoniae) est considérée comme très contagieuse11.
Personnes à risque
 Les personnes âgées, les petits enfants, les personnes qui ont subi une transplantation cardiaque et celles avec un système immunitaire fragile (par ex. lors de SIDA) sont particulièrement exposées au risque de développer une pneumonie et surtout de présenter des complications. Lire aussi ci-dessus sous Facteurs de risque
Les personnes âgées, les petits enfants, les personnes qui ont subi une transplantation cardiaque et celles avec un système immunitaire fragile (par ex. lors de SIDA) sont particulièrement exposées au risque de développer une pneumonie et surtout de présenter des complications. Lire aussi ci-dessus sous Facteurs de risque
Symptômes
Les symptômes d’une pneumonie peuvent être les suivants :

– Une toux (grasse) marquée. Cette toux est souvent associée à un mucus vert, brun ou couleur sang qui sort depuis les poumons (on sent que cela vient de l’intérieur des bronches).
– Une fièvre élevée (39-40°C) avec des frissons.
– Une respiration ou souffle rapide et difficile ainsi qu’une respiration sifflante (plus courantes dans les pneumonies virales).
– De la fatigue et des douleurs musculaires.
– Des douleurs dans la poitrine et au thorax (qui augmente à l’inspiration).
– Des troubles gastro-intestinaux : diarrhée, nausées, vomissements.
– Une confusion ou un délire (surtout chez des sujets âgés).
– De l’anorexie (chez les enfants en particulier).
– Un mal de tête.
Remarques sur les symptômes de la pneumonie
– Lors de pneumonie bactérienne les symptômes apparaissent très rapidement, par contre lors de pneumonie virale les symptômes mettent plus de temps à se manifester et peuvent être plus nombreux que pour une pneumonie bactérienne.
– Les symptômes de la pneumonie peuvent varier en fonction de la gravité de la maladie mais aussi en fonction de la cause de la pneumonie (bactéries, virus, champignons). En général, les symptômes de la pneumonie durent plus longtemps qu’un refroidissement ou une grippe.
– Attention, les nourrissons et petits enfants ne présentent parfois aucun symptôme lors de pneumonie (on parle d’un profil asymptomatique de la maladie) ou ont des symptômes peu marqués en comparaison avec les adultes12. Ces jeunes patients peuvent par exemple avoir des symptômes comme des vomissements, de la fièvre, de la toux, de la fatigue et un manque d’énergie ou encore avoir des difficultés à manger et respirer.
– Chez les personnes âgées, en plus des symptômes mentionnés ci-dessus, ils peuvent aussi présenter des troubles mentaux (ex. confusion mentale).
Temps d’incubation :
Le temps d’incubation des mycoplasmes (Mycoplasma pneumoniae) est d’une à trois semaines13.
Diagnostic
 Le diagnostic de la pneumonie, toujours effectué par un médecin (ou un professionnel de santé compétent en fonction de la juridiction), repose en principe sur un examen clinique ou physique des symptômes.
Le diagnostic de la pneumonie, toujours effectué par un médecin (ou un professionnel de santé compétent en fonction de la juridiction), repose en principe sur un examen clinique ou physique des symptômes.
Stéthoscope
L’écoute des poumons à l’aide d’un stéthoscope peut être utilisé par le médecin pour vérifier la présence de bulles ou de craquements indiquant la présence d’un liquide épais14.
Autres examens ou méthodes de diagnostic
Une radiographie (rayons-X) des poumons à la recherche d’inflammation des poumons peut être réalisée.
Le médecin peut aussi mesurer le niveau d’oxygène et dans certains plus graves ou spécifiques, il pourra effectuer une culture de fluide pleural (sputum) ou encore effectuer une bronchoscopie.
Des examens sanguins peuvent être effectués.
Méthodes de diagnostic de la pneumonie dans des cas graves
– Culture du liquide pleural : un échantillon de liquide est prélevé dans la fine couche de tissu qui entoure les poumons et analysé pour aider à déterminer le type d’infection15.
– Tomodensitométrie (CT scan en anglais) des poumons (poitrine) : ce test d’imagerie montre une image plus détaillée des poumons qu’une radiographie par rayons-X du thorax.
Complications
Les complications de la pneumonie peuvent être nombreuses et aboutir, dans certains cas, à un décès. D’où l’intérêt de prendre cette maladie infectieuse très au sérieux, en particulier chez les personnes fragiles (jeunes enfants, personnes âgées, sidéens).
Voici quelques complications de la pneumonie : sepsis, abcès du poumon, liquide entre le poumon et la poitrine (épanchement pleural), méningite, infections du coeur et des tissus environnants, etc.
Quand consulter son médecin ?
 Il est nécessaire de consulter un médecin ou tout professionnel de santé compétent dans tous les cas lors de suspicion de pneumonie (voir aussi sou Symptômes ci-dessus). Mais il s’agit d’une urgence médicale notamment lorsque le mucus que vous crachez est de couleur sang ou brun (cela signifie la présence de sang dans le mucus) ou encore si vous avez des difficultés à respirer.
Il est nécessaire de consulter un médecin ou tout professionnel de santé compétent dans tous les cas lors de suspicion de pneumonie (voir aussi sou Symptômes ci-dessus). Mais il s’agit d’une urgence médicale notamment lorsque le mucus que vous crachez est de couleur sang ou brun (cela signifie la présence de sang dans le mucus) ou encore si vous avez des difficultés à respirer.
Traitements (médicaments)
Les objectifs du traitement sont de guérir les infections et de prévenir les complications16. Le traitement varie en fonction de la cause, qu’elle soit bactérienne, virale ou provoquée par un champignon mais aussi de l’âge et de la santé générale du patient.
Pneumonie d’origine bactérienne :
– Lors d’une pneumonie bactérienne, une antibiothérapie est nécessaire. Le médecin dispose en fonction de la bactérie responsable de la pneumonie de différentes classes d’antibiotiques, comme la pénicilline ou ses dérivés, des macrolides, des céphalosporines de 3ème génération, etc.
En fonction de la gravité et de la personne concernée le traitement sera dans les cas sévères au début une antibiothérapie par injection (ex. intraveineuse) puis un traitement oral ou dans des cas moins problématiques directement une antibiothérapie par voie orale.
Après 1 à 3 jours de thérapie les symptômes (notamment la fièvre élevée) devraient avoir disparu, si ce n’est pas le cas, contactez à nouveau votre médecin.
Aux Etats-Unis, l’American College of Physicians17 estimait en 2021 en se basant sur une étude qu’un traitement antibiotique contre la pneumonie bactérienne devrait durer au maximum 5 jours. Un traitement plus long peut être envisagé en fonction du type d’infection et de l’évolution clinique du patient. Un traitement antibiotique court mais efficace permet de limiter la résistance aux antibiotiques dans nos sociétés.
Association cortisone et antibiotiques
Une étude suisse réalisée en janvier 2015 par l’Hôpital Universitaire de Bâle et d’autres hôpitaux suisses a montré que l’association de cortisone (corticoïde) et d’antibiotiques permettait de guérir plus rapidement de la pneumonie (mais d’autres études ont montré l’inverse, lire aussi paragraphe ci-dessous).
En effet, l’utilisation de cortisone permet au patient de guérir en moyenne 1 jour et demi plus rapidement que sans la prise de ce médicament, c’est-à-dire en utilisant seulement des antibiotiques. Grâce à cette association, le patient peut quitter l’hôpital un jour avant, au lieu de rester en moyenne 7 jours, 6 jours sont désormais suffisants.
De plus, grâce à cette association médicamenteuse l’administration d’antibiotiques sous forme intraveineuse peut être réduite de 5 à 4 jours. Un autre avantage avec cette méthode est un risque plus bas d’aggravation de la maladie. Les résultats de cette étude ont été publiés dans la revue scientifique de référence The Lancet.
La dexaméthasone, un glucocorticoïde, accélère la guérison et réduit la mortalité dans les cas graves de pneumonie18. La dexaméthasone est aussi indiquée lors de dysplasie bronchopulmonaire suite à un syndrome de détresse respiratoire. La dexaméthasone est utilisée par certains hôpitaux, notamment anglais, contre le Covid-19.
Traitement de la pneumonie acquise dans la communauté (en anglais : Community-acquired pneumonia)
Le traitement de la pneumonie acquise dans la communauté (PAC), la forme la plus fréquente de pneumonie, repose en tout cas aux Etats-Unis sur la prise d’antibiotiques mais aussi de corticostéroïdes19. Les études montrant une utilité des corticoïdes dans le traitement de la PAC sont contradictoires, certaines montrent un effet favorable des corticoïdes et d’autres non. Par exemple une étude favorable à la prise de corticoïdes datant de 200520 a montré un effet bénéfique de l’hydrocortisone concernant la réduction du nombre de jours sous ventilation mécanique et le nombre de jours à l’hôpital21.
Une étude datant de 201522 de grande qualité, c’est-à-dire en double aveugle contrôlée (randomisée), réalisée sur 785 patients hospitalisés pour la PAC, a comparé la prednisone (un corticoïde) avec un placebo. Cette étude n’a toutefois pas réussi à montrer une supériorité significative notamment sur le taux de mortalité de la prednisone face à un placebo.
Aux Etats-Unis, l’utilisation de corticoïdes lors de PAC léger à modéré n’est pas recommandé (en tout cas en 2021). Concernant les cas graves, comme les études sont contradictoires, c’est selon l’appréciation du médecin.
Pneumonie virale
Lors de pneumonie virale, aucun traitement de la cause (curatif) n’est à disposition (vu que les antibiotiques ne font pas d’effet contre les virus). Dans ce cas, il faudra soigner les symptômes, boire beaucoup pour diluer le virus et rester au lit. Votre médecin décidera des traitements à utiliser, par exemple du paracétamol pour faire baisser la fièvre, etc. En général, les symptômes d’une pneumonie virale s’améliorent en environ 3 semaines23.
Durée traitement pneumonie virale
Une pneumonie virale, comme avec le Covid-19 (nouveau coronavirus), se soigne en milieu hospitalier en au moins 15 jours. Mais la maladie peut évoluer en pneumonie bactérienne, ce qui peut prolonger encore plus l’hospitalisation.
Antitussifs
Parfois des médicaments contre la toux (ex. antitussifs ou expectorants) peuvent s’avérer utile, mais comme la toux permet d’éliminer le mucus (se trouvant notamment dans les mucus), il est préférable d’utiliser ces médicaments avec prudence. Utilisez la plus faible dose d’antitussifs qui vous permet de bien vous reposer24. Lire aussi ci-dessous la rubrique concernant les Remèdes naturels (notamment ceux contre la toux).
Fièvre
Contre la fièvre, il est possible de prendre de l’ibuprofène, de l’aspirine ou du paracétamol pour abaisser la température25.
Hospitalisation
Une hospitalisation peut être nécessaire en cas de symptômes graves ou de pneumonie chez les personnes de plus de 65 ans et les très jeunes enfants.
Vaccination contre la pneumonie
Il existe des vaccins contre certaines bactéries qui provoquent la pneumonie comme :
– Vaccin contre le Hib (Haemophilus influenzae b), une cause majeure de pneumonie.
– Vaccin contre le pneumocoque (Streptococcus pneumoniae). Ce vaccin est en général conseillé chez les enfants et chez les personnes de plus de 65 ans, y compris un vaccin conjugué 20-valent (Prevenar 20) contre les pneumonies causées par les 20 sérotypes de Streptococcus pneumoniae.
Vaccination obligatoire en France (dès 2018)
La vaccination contre le pneumocoque et Haemophilus influenzae est obligatoire pour tous les enfants nés dès l’année 2018 en France. En effet, dès le 1er janvier 2018 le nombre de vaccins obligatoires en France pour les petits enfants est passé de 3 à 11. Avant cette date, seulement 3 vaccins étaient obligatoires contre les 3 maladies suivantes : diphtérie, tétanos et poliomyélite. Depuis début 2018, les Français et résidents français nés en 2018 ou après devront en plus des 3 vaccins mentionnés ci-dessus se faire vacciner obligatoirement contre : la rougeole, les oreillons, la rubéole, la coqueluche, l’hépatite B, le méningocoque, le pneumocoque et la bactérie Haemophilus influenza.
La vaccination contre la Covid-19 permet de diminuer le risque de souffrir de pneumonie provoquée par cette maladie infectieuse, causée par le virus SARS-CoV-2.
Bons conseils (lors de pneumonie)
– Comme pour toutes les maladies infectieuses il est fortement conseillé de se reposer. En effet, le corps a besoin de beaucoup d’énergie pour lutter contre les agents infectieux comme les virus et bactéries et le repos s’avère ainsi être une excellente thérapie pour le laisser « travailler ». Attention, même si vous vous sentez mieux, continuez à vous reposer ou au moins à ne pas travailler complètement jusqu’à ce que vous soyez complètement guéri.
 – Buvez beaucoup. Une prise importante de liquide exerce un effet très favorable, particulièrement si la pneumonie est virale, car le fait de beaucoup boire offre une importante dilution des virus et favorise leur élimination. Boire aide aussi à dissoudre le mucus dans vos poumons.
– Buvez beaucoup. Une prise importante de liquide exerce un effet très favorable, particulièrement si la pneumonie est virale, car le fait de beaucoup boire offre une importante dilution des virus et favorise leur élimination. Boire aide aussi à dissoudre le mucus dans vos poumons.
– Évitez de fumer.
– N’arrêtez pas trop rapidement la prise de médicaments (ex. antibiotiques), suivez les recommandations du médecin, pharmacien ou tout autre professionnel de la santé.
Prévention (pour prévenir la pneumonie)
– Lavez-vous bien les mains lors de périodes de contagion de pneumonie, il s’agit certainement du meilleur moyen de prévention. Utilisez si possible des savons désinfectants, c’est particulièrement recommandé dans des endroits fermés comme un hôpital, une école ou encore une caserne militaire. De l’alcogel peut aussi s’avérer très utile.
Lire aussi : Pneumonie en milieu hospitalier
 – Pour prévenir la pneumonie bactérienne il existe des vaccins. Il est en général conseillé et proposé chez les personnes hospitalisées.
– Pour prévenir la pneumonie bactérienne il existe des vaccins. Il est en général conseillé et proposé chez les personnes hospitalisées.
Pour les personnes à risque (personnes de plus de 65 ans, etc.) il est aussi conseillé de se faire vacciner contre la grippe, car surtout chez des personnes plus fragiles au niveau immunologique la pneumonie peut être une conséquence de la grippe de saison. Comme on l’a vu, une vaccination contre la Covid-19 est aussi conseillée pour diminuer le risque de pneumonie virale.
– Ayez un système immunitaire solide (bonne alimentation, exercice physique, sommeil de qualité, etc.), cela permet de diminuer le risque de souffrir de pneumonie. Lire aussi : 10 conseils pour renforcer son immunité
– Essayez d’arrêter de fumer, un facteur de risque important de la pneumonie.
Personnes célèbres mortes de pneumonie :
– Max Weber (sociologue allemand), mort en 1920 à 56 ans des suites d’une pneumonie, après avoir contracté la grippe (grippe espagnole).
– Guillaume Depardieu (acteur français), mort en 2008 à 37 ans.
– Freddie Mercury (chanteur britannique), mort en 1991 à 45 ans.
Liste complète sur le site Wikipedia.org
Lire aussi : légionellose, toux, coronavirus
Nom anglais :
Pneumonia
Crédits photos & Infographies :
Adobe Stock, Pharmanetis Sàrl
Historique de la mise à jour – Dossier revu médicalement :
– 26.08.2024 (par Xavier Gruffat, pharmacien)
– 31.01.2024 (par Xavier Gruffat, pharmacien)
Références scientifiques et bibliographie :
- SANJEEV NANDA (M.D.), Mayo Clinic a-z Health Guide, WHAT YOU NEED TO KNOW ABOUT SIGNS, SYMPTOMS, DIAGNOSIS & TREATMENT, 2nd edition, Rochester, Mayo Clinic Press, 2023.
- Consumer Health: What is pneumonia? – Article de la Mayo Clinic datant du 12 novembre 2021, site accédé par Creapharma.ch le 12 novembre 2021 et le lien marchait à cette date
- Five Facts You Should Know About Pneumonia, American Lung Association, 5 octobre 2022
- Organisation Mondiale de la Santé (OMS), Pneumonie de l’enfant, article datant du 11 novembre 2022, accédé le 6 novembre 2023 par Creapharma.ch
- Newsletter de la Mayo Clinic, Mayo Clinic Health Letter, page 1, édition de janvier 2022 parlant notamment de la pneumonie
- SANJEEV NANDA (M.D.), Mayo Clinic a-z Health Guide, WHAT YOU NEED TO KNOW ABOUT SIGNS, SYMPTOMS, DIAGNOSIS & TREATMENT, 2nd edition, Rochester, Mayo Clinic Press, 2023.
- Newsletter de la Mayo Clinic, Mayo Clinic Health Letter, page 1, édition de janvier 2022 parlant notamment de la pneumonie – page 1
- Agence de presse suisse Keystone-ATS, avec notre partenaire Pharmapro.ch qui est client de l’agence. Le 24 novembre 2023
- Agence de presse suisse Keystone-ATS, avec notre partenaire Pharmapro.ch qui est client de l’agence. Le 24 novembre 2023
- Newsletter de la Mayo Clinic, Mayo Clinic Health Letter, page 1, édition de janvier 2022 parlant notamment de la pneumonie – page 2
- Agence de presse suisse Keystone-ATS, avec notre partenaire Pharmapro.ch qui est client de l’agence. Le 24 novembre 2023
- SANJEEV NANDA (M.D.), Mayo Clinic a-z Health Guide, WHAT YOU NEED TO KNOW ABOUT SIGNS, SYMPTOMS, DIAGNOSIS & TREATMENT, 2nd edition, Rochester, Mayo Clinic Press, 2023.
- Agence de presse suisse Keystone-ATS, avec notre partenaire Pharmapro.ch qui est client de l’agence. Le 24 novembre 2023
- SANJEEV NANDA (M.D.), Mayo Clinic a-z Health Guide, WHAT YOU NEED TO KNOW ABOUT SIGNS, SYMPTOMS, DIAGNOSIS & TREATMENT, 2nd edition, Rochester, Mayo Clinic Press, 2023.
- SANJEEV NANDA (M.D.), Mayo Clinic a-z Health Guide, WHAT YOU NEED TO KNOW ABOUT SIGNS, SYMPTOMS, DIAGNOSIS & TREATMENT, 2nd edition, Rochester, Mayo Clinic Press, 2023.
- SANJEEV NANDA (M.D.), Mayo Clinic a-z Health Guide, WHAT YOU NEED TO KNOW ABOUT SIGNS, SYMPTOMS, DIAGNOSIS & TREATMENT, 2nd edition, Rochester, Mayo Clinic Press, 2023.
- Newsletter de la Mayo Clinic, Mayo Clinic Health Letter, page 5, édition de novembre 2021 parlant notamment des antibiotiques citant une étude publiée dans Annals of Internal Medicine.
- Livre en allemand : “100 wichtige Medikamente” – Infomed (2020)
- The Medical Letter, livre “Drugs of Choice 2021”, The Medical Letter on Drugs and Therapeutics, New Rochelle – New York – Etats-Unis. Le livre se base sur des études des sociétés savantes American Thoracic Society et Infectious Diseases Society of America
- Confalonieri M, Urbino R, Potena A, Piattella M, Parigi P, Puccio G, Della Porta R, Giorgio C, Blasi F, Umberger R, Meduri GU. Hydrocortisone infusion for severe community-acquired pneumonia: a preliminary randomized study. Am J Respir Crit Care Med. 2005 Feb 1;171(3):242-8. doi: 10.1164/rccm.200406-808OC. Epub 2004 Nov 19. PMID: 15557131.
- The Medical Letter, livre “Drugs of Choice 2021” – P.83, The Medical Letter on Drugs and Therapeutics, New Rochelle – New York – Etats-Unis.
- Blum CA, Nigro N, Briel M, Schuetz P, Ullmer E, Suter-Widmer I, Winzeler B, Bingisser R, Elsaesser H, Drozdov D, Arici B, Urwyler SA, Refardt J, Tarr P, Wirz S, Thomann R, Baumgartner C, Duplain H, Burki D, Zimmerli W, Rodondi N, Mueller B, Christ-Crain M. Adjunct prednisone therapy for patients with community-acquired pneumonia: a multicentre, double-blind, randomised, placebo-controlled trial. Lancet. 2015 Apr 18;385(9977):1511-8. doi: 10.1016/S0140-6736(14)62447-8. Epub 2015 Jan 19. PMID: 25608756.
- SANJEEV NANDA (M.D.), Mayo Clinic a-z Health Guide, WHAT YOU NEED TO KNOW ABOUT SIGNS, SYMPTOMS, DIAGNOSIS & TREATMENT, 2nd edition, Rochester, Mayo Clinic Press, 2023.
- Newsletter de la Mayo Clinic, Mayo Clinic Health Letter, page 3, édition de janvier 2022 parlant notamment de la pneumonie
- SANJEEV NANDA (M.D.), Mayo Clinic a-z Health Guide, WHAT YOU NEED TO KNOW ABOUT SIGNS, SYMPTOMS, DIAGNOSIS & TREATMENT, 2nd edition, Rochester, Mayo Clinic Press, 2023.


