Ostéoporose
Définition
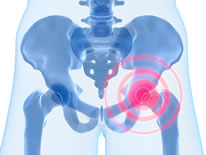 L’ostéoporose est une maladie qui réduit la densité et la masse de l’os, on parle aussi de déminéralisation osseuse. Dans cette maladie on observe des changements dans la structure des os1. L’ostéoporose est causée par la perte progressive de calcium et d’autres minéraux dans les os2. Les fractures liées à l’ostéoporose se produisent le plus souvent au niveau de la hanche, du poignet ou de la colonne vertébrale.
L’ostéoporose est une maladie qui réduit la densité et la masse de l’os, on parle aussi de déminéralisation osseuse. Dans cette maladie on observe des changements dans la structure des os1. L’ostéoporose est causée par la perte progressive de calcium et d’autres minéraux dans les os2. Les fractures liées à l’ostéoporose se produisent le plus souvent au niveau de la hanche, du poignet ou de la colonne vertébrale.
Les os touchés par la maladie tendent à devenir de plus en plus cassants et fragiles avec pour conséquence d’éventuelles fractures, notamment de la hanche. Parfois même des contraintes légères, telles que se pencher ou tousser, peuvent provoquer une fracture. Le pic de masse osseuse est généralement atteint à la fin de la vingtaine ou au début de la trentaine. A partir de l’âge d’environ 35 ans, davantage de tissu osseux est détruit que nouvellement produit. Par conséquent on commence avec l’âge à naturellement perdre de la structure osseuse.
A cause du vieillissement de la population l’ostéoporose est de plus en plus fréquente. Elle peut invalider sérieusement la vie du patient.
Les zones dorsales et la région de la hanche (col du fémur) sont les régions les plus handicapantes et dangereuses. En cas d’ostéoporose, même une petite chute peut mener à une fracture.
Le terme ostéoporose signifie littéralement “os poreux”.
Le problème de l’ostéoporose n’est pas la maladie en soi, mais les conséquences, c’est-à-dire le risque de fracture.
Journée mondiale
La journée mondiale de l’ostéoporose est le 20 octobre.
Epidémiologie
Statistiques par genre et classe d’âge
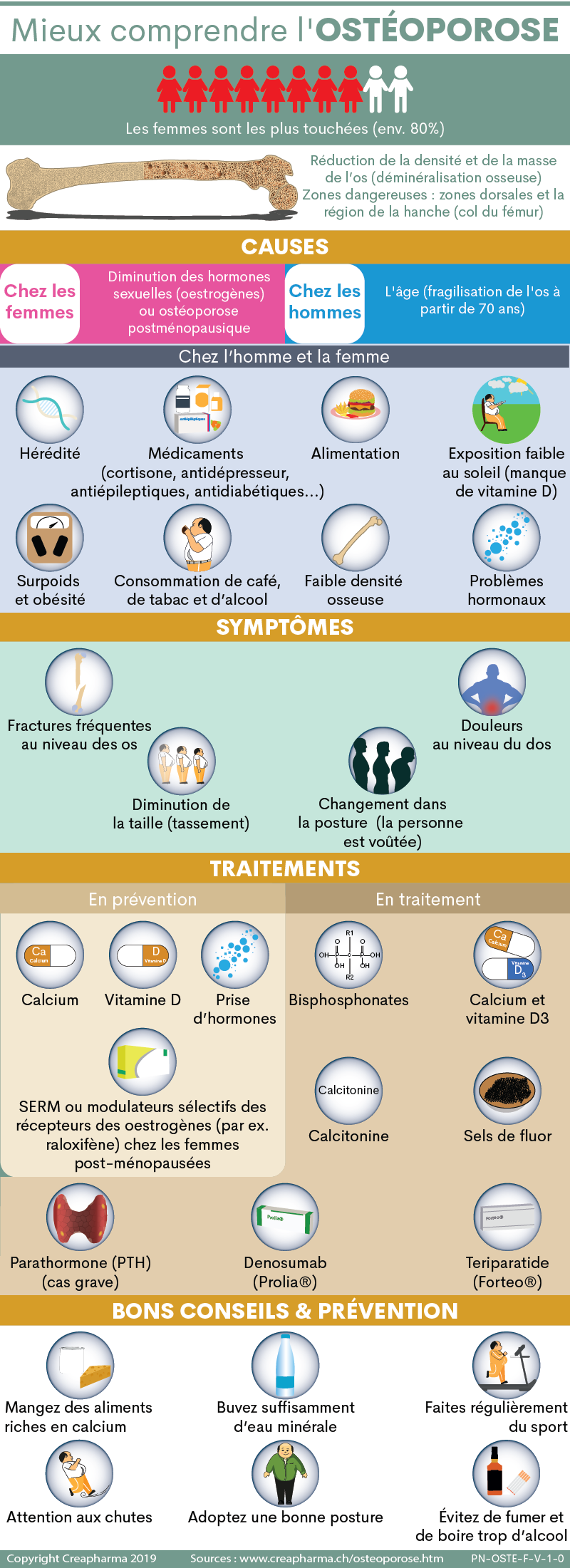
 Les femmes sont généralement plus touchées que les hommes par cette maladie, c’est surtout le cas des femmes après la ménopause (dès environ 50 ans). Dès cet âge une femme sur trois semble être touchée par l’ostéoporose.
Les femmes sont généralement plus touchées que les hommes par cette maladie, c’est surtout le cas des femmes après la ménopause (dès environ 50 ans). Dès cet âge une femme sur trois semble être touchée par l’ostéoporose.
Les femmes constituent environ 80% des personnes atteintes d’ostéoporose.
Toutefois, les hommes principalement dès l’âge de 70 ans peuvent aussi être fréquemment victimes d’ostéoporose. Dès l’âge de 50 ans environ un homme sur sept est touché par la maladie. Lire aussi : Ostéoporose : sous-diagnostiquée et sous-traitée chez les hommes âgés selon une étude
Statistiques dans le monde et par pays
– On estime que 200 millions de femmes dans le monde sont touchées par l’ostéoporose.
– Aux Etats-Unis, en 2020 environ 8 millions de femmes et 2 millions d’hommes souffrent d’ostéoporose2.
– Dans l’Union Européenne, l’OMS estime que dans la population âgée entre 50 et 84 ans 27,5 millions sont atteints d’ostéoporose (mais cela comment on définit la maladie).
– Au Brésil, le nombre de personnes atteintes d’ostéoporose se monte à environ 10 millions, ces derniers souffrent d’environ 1 million de fractures chaque année en lien avec la maladie.
Fractures :
Dans le monde, une femme sur trois et un homme sur cinq âgés de 50 ans et plus subiront une fracture de fragilité (un os cassé à la suite d’un faible impact traumatique comme c’est le cas dans l’ostéporose) au cours de leur vie3.
Causes
Causes hormonales (différences entre hommes et femmes)
Chez la femme, la première cause de l’ostéoporose est une diminution de l’expression des hormones sexuelles (oestrogènes en particulier) dès l’âge de la ménopause. On parle alors d’ostéoporose postménopausique.
Chez l’homme, l’ostéoporose est aussi souvent lié à l’âge. On considère qu’à partir de 70 ans, les os peuvent commencer à se fragiliser et aboutir ainsi à de l’ostéoporose, en particulier à cause d’une diminution de la concentration en testostérone.
Chez l’homme et la femme, l’ostéoporose peut aussi avoir une forte composante héréditaire, c’est-à-dire un héritage génétique de cette maladie.
Autres causes
L’ostéoporose peut aussi avoir d’autres causes qu’hormonales, parfois tout autant importantes, comme :
– Alimentation non adaptée et surtout pauvre en calcium (manque de produits laitiers) et en vitamine D.
– Prise prolongée (traitement d’une année ou plus) de médicaments à base de cortisone comme la ainsi que de ses dérivés sous forme orale. D’autres médicaments que les corticoïdes augmentent le risque d’ostéoporose comme : antidépresseurs, antiépileptiques, antidiabétiques ou encore les traitements utilisés lors de chimiothérapie.
Des thérapies utilisées contre la polyarthrite rhumatoïde peuvent aussi fragiliser les os.
– Exposition faible au soleil (le soleil permet de synthétiser la vitamine D, cette vitamine est essentielle à la bonne absorption du calcium par l’intestin).
– Surpoids et obésité, un poids élevé met plus à contribution les os, d’où un risque accru d’ostéoporose (Calculez votre IMC).
– Consommation de café, de tabac et d’alcool ne sont pas favorables, ces produits semblent favoriser l’ostéoporose.
– Problèmes hormonaux, en particulier avec la glande thyroïde. On sait qu’un excès d’hormones thyroïdiennes peut provoquer une perte osseuse. D’autres glandes peuvent mener à des problèmes comme la glande parathyroïde et les glandes surrénales.
– Faible densité osseuse.
– Certaines maladies peuvent augmenter le risque de souffrir de la maladie : spondylarthrite ankylosante, polyarthrite rhumatoïde, diabète, cancer du sein, certaines maladies qui perturbent l’absorption de nutriments (ex. calcium) ou l’anorexie.
– Une petite taille du cadre du corps (body frame en anglais). Avec l’âge les hommes et femmes avec un petit cadre du corps ont moins de réserve osseuse lors d’ostéoporose.
– Chirurgies gastro-intestinales. Certaines chirurgies qui réduisent la taille de l’estomac ou de l’intestin comme un bypass peuvent diminuer la surface d’absorption de certains nutriments comme le calcium (important pour la prévention de l’ostéoporose).
Personnes à risque
– Les femmes (environ 80% des cas)
– Les personnes âgées
– Les caucasiens (“blancs”) et asiatiques
– Personnes avec cas d’ostéoporose dans la famille
– Personnes maigres (constitution fine)
– Diabétiques
– Alcooliques
– Fumeurs
– Personnes souffrant de maladies du trouble alimentaire
– Personnes sédentaires
– Personnes prenant certains médicaments comme les corticoïdes
Symptômes
 L’ostéoporose évolue souvent de façon silencieuse sans présenter de symptômes (asymptomatique), surtout pendant les premières années du développement de la maladie. Cela signifie que la personne ne se rend pas compte de l’évolution de l’ostéoporose et c’est souvent seulement après un accident (ex. fracture) que la maladie sera clairement diagnostiquée.
L’ostéoporose évolue souvent de façon silencieuse sans présenter de symptômes (asymptomatique), surtout pendant les premières années du développement de la maladie. Cela signifie que la personne ne se rend pas compte de l’évolution de l’ostéoporose et c’est souvent seulement après un accident (ex. fracture) que la maladie sera clairement diagnostiquée.
Les principaux symptômes de cette maladie sont :
– Des fractures au niveau des os (souvent poignet, fémur/hanche et vertèbres) de plus en plus fréquentes ou qui apparaissent beaucoup plus facilement que prévu.
Dans la colonne vertébrale, si les vertèbres deviennent compressées, elles peuvent se fracturer.
– Des douleurs surtout au niveau du dos (voir aussi mal de dos).
– Diminution de la taille (tassement) avec le temps.
– Changement dans la posture, la personne est en particulier voûtée.
Diagnostic
Le diagnostic repose notamment sur une mesure de la densité minérale osseuse (DMO, en anglais bone mineral density ou BMD). Afin de mesurer la DMO, le médecin utilise notamment un scanner qui passe au-dessus du corps du patient utilisant des rayons X.
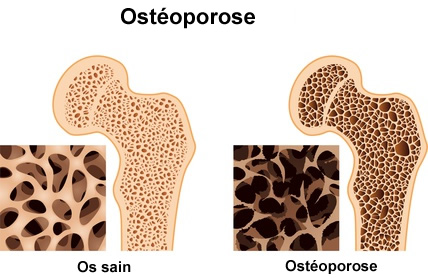
Comme on peut le voir dans l’infographie ci-dessous, lors d’ostéoporose l’os prend la forme d’une matrice en nid d’abeille. Autrement dit, l’os est davantage poreux avec des trous plus grands.

Outils d’évaluation
Il existe des outils d’évaluation des risques de fractures, qui agissent comme un algorithme, comme FRAX. Cet outil développé en 2008 par l’Université de Sheffield en Angleterre est disponible online ici en français (https://www.sheffield.ac.uk/FRAX). Il permet notamment d’évaluer le risque de fracture de la hanche à 10 ans. L’utilisation d’algorithmes comme FRAX peut s’avérer très utile pour le médecin et le patient, car le diagnostic de l’ostéoporose n’est pas une science exacte. Autrement dit, il est important de prendre en compte plusieurs facteurs de risque (ex. âges, historique de fractures, etc.) avant de savoir s’il faut commencer une thérapie ou non.
Traitements (médicaments)
Le traitement de l’ostéoporose peut varier en fonction de la cause de l’ostéoporose, seul votre médecin, après avoir posé le diagnostic, pourra trouver le meilleur traitement. Voici toutefois un résumé :
1. En prévention de l’ostéoporose, particulièrement chez les femmes post-ménopausées ou dans d’autres groupes à risque :
 – Le calcium. Sauf exception médicale comme lors de grossesse, l’apport quotidien recommandé (AQR) de calcium chez les femmes âgées entre 19 et 50 ans est de 1000 mg et de 1200 mg chez les plus de 50 ans. L’AQR de calcium chez les hommes âgés entre 19 et 70 ans est de 1000 mg et de 1200 mg chez les plus de 70 ans. Il est possible de consommer le calcium par l’alimentation (ex. produits laitiers, légumes à feuilles vertes, aliments enrichis en calcium) ou sous forme de complément alimentaire.
– Le calcium. Sauf exception médicale comme lors de grossesse, l’apport quotidien recommandé (AQR) de calcium chez les femmes âgées entre 19 et 50 ans est de 1000 mg et de 1200 mg chez les plus de 50 ans. L’AQR de calcium chez les hommes âgés entre 19 et 70 ans est de 1000 mg et de 1200 mg chez les plus de 70 ans. Il est possible de consommer le calcium par l’alimentation (ex. produits laitiers, légumes à feuilles vertes, aliments enrichis en calcium) ou sous forme de complément alimentaire.
Lire aussi : Aliments riches en calcium
– La vitamine D, aussi appelée vitamine D3 (dont l’apport quotidien devrait être de 400 U.I. voire même de 800 U.I. ou de 1’000 U.I. pour de nombreux médecins), à prendre soit avec l’alimentation (poisson), en s’exposant au soleil de façon raisonnable ou avec des comprimés à mâcher de vitamine D (éventuellement combiné avec le calcium).

– Chez les femmes notamment ménopausées, la prise d’hormones comme les œstrogènes notamment directement après la ménopause permet de prévenir l’ostéoporose en menant à une réduction des fractures (ex. de la hanche). Attention toutefois à une légère augmentation du risque de cancer du sein provoquée par ces thérapies hormonales en tout cas chez certaines femmes1. Parfois l’oestrogène est associé à une autre hormone comme la progestérone. Votre médecin pourra vous aider à savoir si la prise d’hormones de substitution est justifiée ou non.
– Les SERM ou modulateurs sélectifs des récepteurs des oestrogènes (par ex. raloxifène comme Evista®), indiqués chez les femmes post-ménopausées. Le raloxifène reproduit les effets bénéfiques des œstrogènes sur la densité osseuse des femmes ménopausées, sans certains des risques associés aux œstrogènes1.
2. En traitement de l’ostéoporose (curatif) :
– Les bisphosphonates : alendronate (Fosamax®), étidronate, risédronate (Actonel®, Atelvia®), ibandronate (Bonviva®), zolédronate (Reclast®, Zometa®). Ils sont aussi connus sous le nom de leur acide avec respectivement : acide alendronique, acides étidronique, acide risédronique, acide ibandronique, acide zolédronique. Ces médicaments sont à prendre en général une fois par semaine ou par mois (selon le médicament). Les bisphosphonates permettent notamment d’inhiber la destruction osseuse, de préserver la masse osseuse et pourraient augmenter la densité osseuse1. Demandez conseil à votre médecin ou pharmacien pour la posologie exacte.
On estime que les bisphosphonates réduisent le risque de fracture de 30 à 50%, en fonction du type de fracture. Les effets secondaires des bisphosphonates peuvent notamment être de type gastro-intestinal (ex. maux d’estomac).
Dans de très rares cas (1 à 4 cas pour 10’000 personnes), les bisphosphonates peuvent au contraire augmenter le risque de fracture de la hanche et de la mandibule.
Lire aussi : L’arrêt des bisphosphonates pendant 2 ans ou plus augmente le risque de fractures
Effet protecteur de l’alendronate sur le système cardiovasculaire :
L’alendronate, un médicament utilisé contre l’ostéoporose, a été associé à une réduction du risque de décès cardiovasculaire, de crise cardiaque et d’accident vasculaire cérébral (AVC) dans une étude sur des patients souffrant de fractures de la hanche. L’association a été observée jusqu’à 10 ans après la fracture. Dans cette étude, les patients ayant récemment reçu un diagnostic de fracture de la hanche de 2005 à 2013 ont été suivis jusqu’à fin 2016. Parmi 34’991 patients, 4’602 (13 %) ont reçu un traitement contre l’ostéoporose au cours du suivi. L’alendronate a été associé à une réduction de 67% et de 45% des risques, respectivement, de décès cardiovasculaire et de crise cardiaque (infarctus du myocarde) à un an. La prise de ce médicament était associée à une réduction de 18 % du risque d’AVC dans les cinq ans et à une réduction de 17 % du risque d’AVC dans les dix ans. Les effets protecteurs n’étaient pas évidents pour les autres classes de traitement de l’ostéoporose. Cette étude a été publiée online le 9 mai 2018 dans le journal scientifique Journal of Bone and Mineral Research (DOI : 10.1002/jbmr.3448).
– Le calcium et la vitamine D 3 (dont l’apport quotidien de vitamine D3 devrait être de 400 U.I. voire même de 800 U.I. ou de 1’000 U.I. pour de nombreux médecins), à prendre en comprimé à mâcher, en poudre ou comprimé effervescent
– La calcitonine (une hormone thyroïdienne) : à prendre en spray nasal ou sous forme d’ampoules. Ces dernières années, la calcitonine est toujours moins indiquée pour soigner l’ostéoporose (en particulier post-ménopause), notamment à cause de certains effets secondaires. En cas d’utilisation, il est conseillé d’utiliser une faible dose et pendant une courte durée.
– Les sels de fluor (par ex. fluorure de sodium).
– Dans des cas graves : utilisation possible de la parathormone (PTH), une hormone qui favorise la construction du tissu osseux peut être prescrite par votre médecin.
– Le denosumab (Prolia®). Il s’agit d’un médicament d’origine biologique contre l’ostéoporose et également indiqué lors de métastases osseuses. Le denosumab, un anticorps monoclonal, se présente sous forme de solution pour injection sous-cutanée (s.c.), il est administré chaque 6 mois2.
– Médicaments pour la consolidation des os (en anglais bone building medication) : teriparatide, romosozumabe et abaloparatide.
Le teriparatide (Forteo®). Il s’agit d’une molécule utilisée dans le traitement de l’ostéoporose qui permet de créer du tissu osseux. Le teriparatide se présente sous forme de solution pour injection sous-cutanée, il est réservé pour les cas graves ou avancés d’ostéoporose. Il existe aussi des biosimilaires sur le marché, notamment en Suisse.
Aux États-Unis, le 9 avril 2019 la FDA (organe de régulation des médicaments) a autorisé la mise sur le marché du romosozumabe (en anglais romosozumab), nom de marque Evenity®. Il s’agit d’un nouveau médicament innovant pour lutter contre l’ostéoporose. Ce médicament est le premier qui rassemble deux effets, il diminue la perte osseuse et en même temps augmente la masse osseuse. Le romosozumabe, développé par deux grands laboratoires internationaux Amgen et UCB, provient d’une compréhension d’une mutation génétique chez des individus menant à une densité osseuse si importante que les os ne se cassent jamais. La molécule, un anticorps monoclonal, bloque les effets de la sclérostine, une protéine qui empêche la croissance excessive des os. En comparaison avec la thérapie actuelle de l’ostéoporose, le romosozumabe réduit de 48% le risque de fracture vertébrale et de 38% les fractures de la hanche. Le traitement consiste en 12 doses de traitement vendu sous forme de solution injectable, à injecter une chaque mois (ne pas dépasser 12 mois de traitement). Le prix d’une dose, pour un mois de traitement, est d’un peu plus de USD 1500 sur le marché américain.
Remarque intéressante : avec un traitement adapté contre l’ostéoporose le risque de fracture chute de moitié.
Traitements naturels
Le meilleur moyen naturel pour prévenir et donc retarder l’apparition de l’ostéoporose et de manger des aliments riches en calcium (fromage, lait, certains légumes) ainsi que de boire de l’eau minérale riche en calcium (certaines marques comme Valser® en Suisse sont riches en calcium).
Le but est d’arriver à un apport de calcium quotidien de 1000 mg (1gr), voire plus (jusqu’à 1500 mg). Aux Etats-Unis, les femmes de plus de 50 ans et les hommes de plus de 70 ans devraient consommer au moins 1200 mg de calcium par jour4.
Il est aussi important d’avoir suffisamment de vitamine D, car cette vitamine permet la bonne absorption du calcium dans l’intestin grêle. En général au printemps, en été et en automne une exposition normale au soleil (20 minutes au soleil de temps en temps) permet une synthèse suffisante de vitamine D (le soleil active la synthèse de vitamine D dans la peau).
En hiver ou dans d’autres périodes de faible exposition solaire une alimentation riche en vitamine D, comme manger des poissons ou du jaune d’oeuf, est fortement conseillée.
Lire aussi : Après une chirurgie de la hanche, la majorité des patients ne prend pas de vitamine D
Bons conseils & Prévention
– Comme on l’a vu dans ce dossier, mangez des aliments riches en calcium comme les produits laitiers : lait, beurre, fromage, yaourts ou certains légumes (brocoli, fenouil). Il est préférable d’avoir un apport de calcium par l’alimentation que par des compléments alimentaires. De plus, une étude publiée online le 21 février 2017 dans le journal scientifique Journal of Bone and Mineral Research (DOI : 10.1002/jbmr.3070) a montré qu’une alimentation riche en aliments anti-inflammatoires (ex. fruits, légumes, poissons, céréales complètes) permettait de préserver la densité osseuse et de réduire le risque de fracture de la hanche.
– Buvez suffisamment d’eau minérale, notamment de l’eau riche en calcium. Cette boisson peut permettre un apport très important de ce minéral.
 – Faites régulièrement du sport (jogging, ski de fond) ou de l’exercice physique (marche), car la pratique d’exercice aurait un effet bénéfique pour diminuer ou retarder l’ostéoporose. On sait aussi qu’en particulier l’aquagym (gymnastique dans l’eau) et le tai chi seraient efficaces pour soigner l’ostéoporose.
– Faites régulièrement du sport (jogging, ski de fond) ou de l’exercice physique (marche), car la pratique d’exercice aurait un effet bénéfique pour diminuer ou retarder l’ostéoporose. On sait aussi qu’en particulier l’aquagym (gymnastique dans l’eau) et le tai chi seraient efficaces pour soigner l’ostéoporose.
Une étude scientifique espagnole réalisée par l’Université Camilo José Cela a montré que faire de la course à pied (running) permettait d’augmenter la densité osseuse, en tout cas au niveau du calcanéum comme l’a montré ce travail de recherche. Les scientifiques espagnols ont aussi montré que plus on parcourt de kilomètres et plus la santé des os augmente.
Selon cette étude, certaines pratiques sportives comme le soulèvement de poids, la course à pieds ou le saut renforcent la qualité des os et en particulier la densité de minéralisation. Cette étude a été publiée dans l’édition de février 2016 de la revue spécialisée European Journal of Applied Physiology. En savoir plus sur cette étude : La course à pied pour des os en bonne santé
– Si vous souffrez d’ostéoporose, faites très attention aux chutes, utilisez les mesures nécessaires pour les éviter : bonnes chaussures, bonne posture, évitez les sols glissants, évitez la glace l’hiver, portez éventuellement une canne.
– Effectuez des mouvements de façon correcte et adoptez une bonne posture, surtout au niveau du dos. En effet, un exercice physique mal exécuté peut aggraver les symptômes de l’ostéoporose. Si possible, faites appel à un professionnel pour vous conseiller.
– Évitez de fumer et de boire trop d’alcool (max. une quantité d’alcool comme un verre de vin par jour chez la femme et max. deux quantités d’alcool par jour chez l’homme), car ce sont des facteurs qui aggravent le risque de souffrir d’ostéoporose.
News
– Ostéoporose : sous-diagnostiquée et sous-traitée chez les hommes âgés selon une étude
– 5 bons conseils pour avoir des os solides
– L’arrêt des bisphosphonates pendant 2 ans ou plus augmente le risque de fractures
– Après une chirurgie de la hanche, la majorité des patients ne prend pas de vitamine D
– La course à pied pour des os en bonne santé
Sources & Références :
American College of Rheumatology (ACR), Mayo Clinic, Haute Autorité de Santé (HAS), University of Sheffield, Journal of Bone and Mineral Research (DOI : 10.1002/jbmr.3070), Journal of Bone and Mineral Research (DOI : 10.1002/jbmr.3448), Pharmawiki.ch.
Ecriture du dossier :
Xavier Gruffat (pharmacien)
Crédits photos & Infographies :
Fotolia.com/Adobe Stock, Pharmanetis Sàrl (Creapharma.ch)
Dernière mise à jour du dossier :
09.11.2023
-
Anglais : Osteoporosis
-
Allemand : Osteoporose
-
Italien : osteoporosi
-
Portugais : osteoporose
-
Espagnol : osteoporosis
Références scientifiques et bibliographie :
- SANJEEV NANDA (M.D.), Mayo Clinic a-z Health Guide, WHAT YOU NEED TO KNOW ABOUT SIGNS, SYMPTOMS, DIAGNOSIS & TREATMENT, 2nd edition, Rochester, Mayo Clinic Press, 2023.
- Livre en anglais : Mayo Clinic Guide to Arthritis, Managing joint pain for an active life, Lynne S. Peterson, 2020, Mayo Clinic
- World Osteoporosis Day call to prioritize post-fracture care, 19 octobre 2021, sur Eurekalert.org
- Livre en anglais : Mayo Clinic – Book of Home Remedies – Second Edition, Cindy A. Kermott, Martha P. Millman, 2017, Mayo Clinic – Le livre citant les Dietary Guidelines for Americans de 2015 à 2020


