Chirurgie de l’obésité (chirurgie bariatrique)
Dernière mise à jour : 15.04.2024
Révision médicale : Xavier Gruffat, pharmacien
 La chirurgie de l’obésité, ou chirurgie bariatrique (parfois aussi appelée chirurgie de la perte de poids, de l’anglais : weight-loss surgery ou aussi bariatric surgery), est une méthode souvent considérée comme efficace pour perdre du poids, réservée en général à des cas sévères d’obésité, c’est-à-dire un IMC supérieur à 35 (voire 40 selon certaines sources comme la Cleveland Clinic) ou à un concept plus vague de poids supérieur à ce qui est considéré comme sain pour une taille donnée.
La chirurgie de l’obésité, ou chirurgie bariatrique (parfois aussi appelée chirurgie de la perte de poids, de l’anglais : weight-loss surgery ou aussi bariatric surgery), est une méthode souvent considérée comme efficace pour perdre du poids, réservée en général à des cas sévères d’obésité, c’est-à-dire un IMC supérieur à 35 (voire 40 selon certaines sources comme la Cleveland Clinic) ou à un concept plus vague de poids supérieur à ce qui est considéré comme sain pour une taille donnée.
Efficacité
Dans ces cas graves ou avancés d’obésité, la chirurgie de l’obésité reste souvent l’une des seules techniques permettant de perdre du poids de façon durable, mais certains médicaments (lire ci-dessous) peuvent aussi s’avérer de plus en plus une alternative sérieuse à cette chirurgie. Après une chirurgie bariatrique, les personnes perdent généralement de 20 à 40% (souvent plutôt de 30 à 40%1) de leur poids corporel et maintiennent cette perte pendant des décennies2. Certaines sources parlent d’une perte de poids de 32±8% à 2 ans3. La thérapie la plus efficace contre l’obésité est donc la chirurgie bariatrique, également appelée chirurgie de perte de poids4. La chirurgie de l’obésité peut toutefois mener à des effets secondaires (lire ci-dessous). De plus, environ 25 à 30% des patients reprennent du poids après une chirurgie de l’obésité5, avec une reprise du poids qui commence en général environ deux ans après la chirurgie.
Traitement d’autres maladies
La chirurgie bariatrique peut également permettre de résoudre ou de traiter de nombreuses autres maladies associées à l’obésité. Il s’agit notamment de l’hypertension artérielle, de l’augmentation du taux de cholestérol, de l’apnée du sommeil et du diabète.
Alternatives médicamenteuses sérieuses à la chirurgie bariatrique
Certains médicaments comme le liraglutide et surtout le sémaglutide sont souvent très efficaces pour perdre du poids, menant pour le sémaglutide jusqu’à une perte de 20% du poids corporel6, et sont devenus dans les années 2020 une alternative sérieuse à la chirurgie bariatrique. Par exemple certains scientifiques restent un peu critique sur la chirurgie de l’obésité en estimant que sans changement de style de vie (alimentation, pratique d’exercice), il est peu probable qu’une telle chirurgie ait un véritable effet positif à long terme7.
Plusieurs méthodes chirurgicales :
Il existe différentes chirurgies pour lutter contre l’obésité sévère, toutes ont une action ciblée sur l’estomac (dans certains cas aussi sur l’intestin). Pour résumer, ce type de chirurgie repose sur deux approches différentes qui visent l’une à favoriser la malabsorption des aliments, et l’autre à imposer une restriction des apports.
Toutes les techniques de chirurgie de l’obésité utilisent la coelioscopie (appelée aussi laparoscopie, en anglais : laparoscopy), une méthode chirurgicale sous anesthésie générale consistant à effectuer des petites incisions pour pouvoir y effectuer différentes opérations (y compris des inspections avec une petite caméra). Grâce à cette technique il n’y a donc pas de grandes incisions abdominales, ce qui ne laisse presque aucune cicatrice. La coelioscopie a aussi l’avantage d’engendrer moins de douleurs et une récupération plus rapide.
Deux chirurgies très utilisées (de facto)
Les quatre principales chirurgies de l’obésité sont la gastrectomie longitudinale, le bypass gastrique, la dérivation biliopancréatique avec commutation duodénale et l’anneau gastrique.
Deux procédures laparoscopiques étaient très populaires en 20248, la gastrectomie longitudinale ou verticale et le bypass gastrique Roux-en-Y9, elles représentent environ 90% de toutes les chirurgies de perte de poids réalisées dans le monde. La gastrectomie longitudinale ou verticale est un peu plus sûre, tandis que le bypass gastrique Roux-en-Y est un peu plus efficace10. En moyenne, les personnes ayant subi un bypass gastrique perdent de 4,5 à 11,3 kg (10 à 25 livres) de plus que les personnes ayant subi une gastrectomie longitudinale ou verticale.
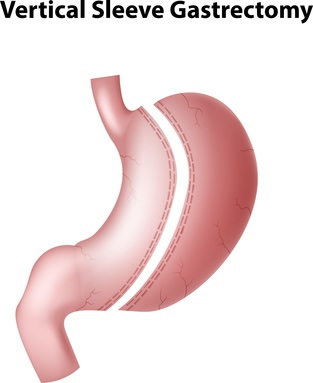
– Gastrectomie longitudinale ou verticale (sleeve gastrectomie ou en anglais : vertical sleeve gastrectomy ou gastric sleeve)
Comme son nom l’indique, le médecin va enlever une grande partie de l’estomac dans le sens longitudinal ou vertical. La gastrectomie longitudinale ou verticale consiste à enlever ou à agrafer environ 80% à 85% de l’estomac et à laisser un estomac en forme de tube de la taille et de la forme d’une banane11.
Cette chirurgie radicale et irréversible est surtout indiquée dans les cas d’obésité très avancée (avec un IMC supérieur à 45, IMC>45). Avec cette méthode l’estomac est transformé en un tube avec une capacité en terme de volume comprise entre 80 et 100 ml. En appelle aussi cette chirurgie sleeve gastrectomie (sleeve en anglais signifie manchon).
Cette opération dure environ 2 heures12.
Dans cette forme de chirurgie de l’obésité, il n’y a pas d’interférence avec l’absorption de minéraux mais le patient devra tout de même prendre des compléments alimentaires. Cette opération limite la quantité d’aliments que l’on peut manger et entraîne des changements hormonaux qui diminuent la sensation de faim.
Le risque de complications est d’environ 3% avec la gastrectomie longitudinale ou verticale13.
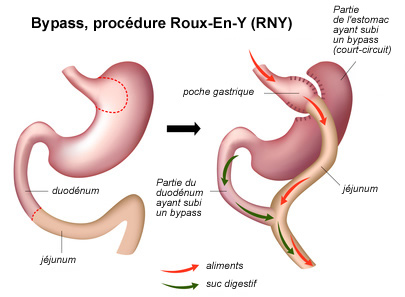
– Bypass gastrique et mini bypass gastrique (en anglais : gastric bypass), notamment procédure Roux-En-Y (RNY)
Dans le bypass gastrique, l’intestin grêle est court-circuité (signification du mot bypass en anglais). Dans cette chirurgie le chirurgien va relier le haut de l’estomac directement à la partie moyenne de l’intestin grêle (ex. jéjunum). Tout comme la gastrectomie longitudinale, il s’agit d’une technique radicale et normalement non réversible (l’opération peut s’avérer réversible, mais complexe), réservée aux cas avancés d’obésité. Avec cette technique, l’absorption intestinale est réduite, on parle aussi de malabsorption intestinale. Cette technique peut permettre une réduction du poids massive. Cette opération est souvent conseillée à des patients avec un IMC supérieur à 45. Elle modifie certains niveaux d’hormones qui réduisent la sensation de faim et induisent une perte de poids.
Cette opération dure environ 2 heures14.
Le bypass gastrique est l’opération de chirurgie de l’obésité qui permet la plus grande perte de poids moyenne à 1 an et 5 ans, jusqu’à une perte à long terme de 40% du poids. Selon la Mayo Clinic, c’est l’opération la plus efficace pour perdre du poids chez les personnes souffrant d’obésité sévère15.
Après un bypass gastrique, tous les aliments ingérés pénètrent directement dans l’intestin grêle. Cette opération mène les aliments à contourner 90 à 95 % de l’estomac16.
Le risque de complications est d’environ 5% avec bypass gastrique17.
Ci-dessous vous trouverez une infographie d’un bypass gastrique, notez qu’il peut y avoir différentes variantes dans la réalisation du bypass. Dans cet exemple il y s’agit de la procédure Roux-En-Y (RNY), en anglais on parle aussi de RYGB pour Roux-en-Y gastric bypass.
Il existe aussi une opération appelée mini bypass gastrique, dans cette technique le chirurgien conserve une partie plus importante de l’estomac. Cette opération est réversible par coelioscopie.
Dans le (mini) bypass gastrique, on observe souvent une carence en vitamines (ex. vitamine D). Des suppléments alimentaires sont donc nécessaires, demandez conseil à votre médecin.
– Dérivation biliopancréatique avec commutation duodénale (en anglais : biliopancreatic diversion with duodenal switch)
Dans cette chirurgie, selon nos informations plutôt récente (début années 2020 et moins utilisée en France qu’aux Etats-Unis), le chirurgien va enlever une grande partie de l’estomac. Il fait une commutation (switch) entre l’estomac et une partie de l’intestin.
Une autre opération réservée pour les patients avec un IMC très élevé s’appelle modified duodenal switch (SADI-S).
Ces deux opérations sont très efficaces, en particulier pour les patients diabétiques. Il convient toutefois de suivre scrupuleusement les recommandations nutritionnelles.
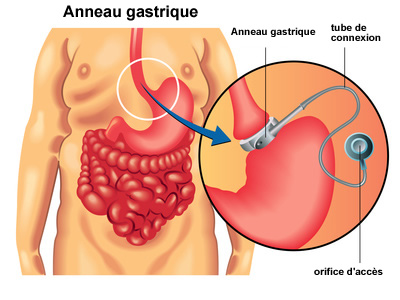
– Anneau gastrique, cerclage gastrique ou gastroplastie (en anglais : adjustable gastric banding)
Dans cette chirurgie le médecin va placer un anneau sur le haut de l’estomac. Cet anneau est souvent à base de silicone. Il s’en suit l’apparition d’une poche gastrique supérieure, comme cette petite poche devient plus vite pleine (qui l’estomac entier), le patient aura plus rapidement un sentiment de satiété. Cette technique est réservée aux cas d’obésité modérés. Cette technique a l’avantage d’être réversible et modulable. En effet, il est possible de régler par voie externe le diamètre de l’anneau gastrique.
La chirurgie gastrique porte aussi le nom de gastroplastie. En anglais on parle aussi de LAGB pour laparoscopic adjustable gastric banding. En français le terme exact est gastroplastie par anneau gastrique modulable.
Un effet négatif de cette méthode chirurgicale est qu’à long terme la perte de poids peut s’avérer insuffisante. Il existe aussi des risques de complications. Selon la Mayo Clinic, cette méthode chirurgicale est moins utilisée de nos jours (années 2020). Certaines sources estiment même que cette chirurgie (anneau gastrique) n’est plus utilisée actuellement, à cause de nombreuses complications et résultats à long terme insatisfaisants18.
Effets secondaires et complications de la chirurgie de l’obésité
– Chaque chirurgie peut mener à des complications. Les principales complications sont notamment : saignements, infections, caillot sanguin, crise cardiaque, problèmes liés à l’anesthésie.
Un effet secondaire qui revient souvent est le reflux-gastro-oesophagien. En effet, comme l’estomac et dans certains cas le sphincter oesophagien supérieur sont atteints, le contenu acide de l’estomac peut remonter dans l’oesophage. Une autre complication est l’apparition de vomissements, c’est particulièrement le cas avec l’anneau gastrique.
–  Une étude publiée en décembre 2016 dans la revue scientifique British Journal of Surgery a montré que le bypass gastrique par laparoscopie (en anglais laparoscopic gastric bypass) menait souvent à des troubles gastro-intestinaux. Cette étude comprenait 249 patients obèses ayant effectué une chirurgie et 295 personnes obèses qui n’ont pas effectué de chirurgie, faisant office de groupe contrôle. Tous ont répondu à un questionnaire, ceux opérés ont répondu 2 ans après la chirurgie de l’obésité. Les patients opérés ont souvent rapporté dans le questionnaire souffrir d’indigestion et d’intolérance alimentaire, particulièrement avec les aliments riches en sucre ou graisse ainsi qu’avec la viande rouge. Dans le détail, 70,7% des patients opérés ont affirmé avoir souffert d’intolérance alimentaire contre 16,9% dans le groupe contrôle.
Une étude publiée en décembre 2016 dans la revue scientifique British Journal of Surgery a montré que le bypass gastrique par laparoscopie (en anglais laparoscopic gastric bypass) menait souvent à des troubles gastro-intestinaux. Cette étude comprenait 249 patients obèses ayant effectué une chirurgie et 295 personnes obèses qui n’ont pas effectué de chirurgie, faisant office de groupe contrôle. Tous ont répondu à un questionnaire, ceux opérés ont répondu 2 ans après la chirurgie de l’obésité. Les patients opérés ont souvent rapporté dans le questionnaire souffrir d’indigestion et d’intolérance alimentaire, particulièrement avec les aliments riches en sucre ou graisse ainsi qu’avec la viande rouge. Dans le détail, 70,7% des patients opérés ont affirmé avoir souffert d’intolérance alimentaire contre 16,9% dans le groupe contrôle.
– Lire aussi ci-dessous la rubrique “Risques pour la santé” pour plus d’informations
Qui peut envisager une chirurgie de l’obésité ?
– En France, la chirurgie de l’obésité est soumise à des conditions d’admission strictes. Il faut être adulte et présenter un certain IMC (en général supérieur à 40, à 35 si présence d’une autre maladie associée à au moins une complication pouvant être améliorée grâce à la chirurgie comme le diabète, l’hypertension, etc.) pour pouvoir prétendre effectuer une telle chirurgie. D’autres facteurs rentrent en ligne de compte comme l’âge du patient, son état de santé, etc. Avant d’effectuer une telle chirurgie, le patient devra essayer des méthodes moins radicales comme un régime ou un changement d’habitudes alimentaires. Lors d’une telle chirurgie, une équipe pluridisciplinaire prendra en charge le patient.
– En France, la Haute Autorité de Santé (HAS) émet des recommandations sur ces chirurgies, le but étant d’examiner le rapport risque/bénéfice de chaque technique chirurgicale et de donner des informations claires aux médecins et patients.
– Attention ces informations peuvent évoluer en fonction des connaissances médicales et varier d’un pays à l’autre. Demandez toujours conseil à votre médecin. Vous trouverez pour les résidents français davantage d’informations sur la chirurgie de l’obésité sur le site de la HAS : www.has-sante.fr.
Conseils à suivre après cette chirurgie – Durée
– Tout d’abord, il faudra respecter tous les conseils donnés par votre médecin. Un conseil important est d’adopter une alimentation saine et équilibrée. Le patient devra éviter au maximum la consommation d’aliments ou boissons sucrées comme les sodas et limiter l’absorption de graisses. Il faudra privilégier la consommation de fruits et légumes ainsi que des aliments riches en fibre. Un nutritionniste pourra vous aider dans ces changements d’habitudes alimentaires. Ces conseils vous permettront d’éviter de reprendre du poids les mois ou années suivant cette chirurgie.
– En général, après une opération bariatrique les patients peuvent rentrer chez eux après avoir passé une seule nuit à l’hôpital19.
Nombre de chirurgie bariatrique
– Aux Etats-Unis, 228’000 chirurgies de l’obésité ont été pratiquées pendant l’année 2017, selon l’American Society for Metabolic and Bariatric Surgery. Plus de la moitié de ces chirurgies bariatriques en 2017 était des gastrectomies longitudinales (sleeve gastrectomies). En 2022, plus de 42% des personnes aux États-Unis souffrent d’obésité, mais seulement environ 1% des personnes éligibles bénéficient effectivement d’une chirurgie bariatrique20.
– En France, près de 60’000 patients sont opérés de l’obésité en France chaque année, selon un article de France Inter publié en février 2020. Près de 60’000 patients sont opérés de l’obésité en France chaque année. C’est vingt fois plus qu’il y a vingt ans21.
Prix
– Aux Etats-Unis, en 2019 une chirurgie de l’obésité (bariatrique) coûtait environ 30’000 (trente mille) USD. Le remboursement n’est pas toujours couvert par les assurances maladie.
Bénéfices pour la santé
En plus de la perte de poids qui peut s’avérer bénéfique, de façon quasi mécanique, pour certaines maladies rhumatismales comme l’arthrose, le mal de dos, etc. La chirurgie de l’obésité a une action positive sur plusieurs maladies et notamment celle qui sont chroniques. Il existe environ 200 problèmes médicaux qui s’améliorent de manière significative après une chirurgie de perte de poids22. En moyenne, la chirurgie de l’obésité peut offrir six années de vie supplémentaires aux personnes souffrant d’obésité.
Rhumatismes
– Selon une étude publiée le 5 avril 2016 dans la revue spécialisée JAMA, un pourcentage élevé de patients souffrant d’obésité sévère ayant effectué une chirurgie bariatrique (Roux-en-Y ou gastroplastie) ont connu une diminution des douleurs et une amélioration des fonctions physiques comme la marche pendant les 3 ans ayant suivi la chirurgie. On sait que l’obésité est souvent mauvaise pour les articulations provoquant des maladies comme l’arthrose.
Cette étude réalisée notamment par le Dr. Wendy C. Kind de l’Université de Pittsburgh (Etats-Unis) a été conduite dans 10 hôpitaux et a compté sur plus de 2’000 participants.
Diabète de type 2
– On sait que les personnes obèses souffrent souvent de diabète de type 2. Après la chirurgie de l’obésité on observe fréquemment une réduction de cette forme de diabète, autrement dit la glycémie se stabilise davantage. Une étude américaine publiée en 2013 dans les Annals of Surgery a montré les bénéfices d’une chirurgie bariatrique sur le diabète de type 2 chez les patients obèses avec un IMC supérieur à 35.
– Une autre étude américaine parue en mars 2014 a montré que la chirurgie bariatrique est de loin l’approche la plus efficace pour contrôler durablement le diabète de type 2 chez les personnes obèses ou en surpoids. On sait qu’environ 80% des 23 millions d’Américains diabétiques sont aussi en surpoids ou obèses. Cette étude a montré également que la chirurgie a permis d’améliorer la qualité de vie des malades et réduit le besoin de prendre des médicaments pour contrôler la tension artérielle et le taux de cholestérol par rapport à ceux traités avec la thérapie standard. les participants qui ont eu une chiurgie bariatrique utilisaient nettement moins de traitements cardiovasculaires et d’anti-diabétiques. Leur état mental a aussi connu une nette amélioration. Cette étude est parue dans la version en ligne du New England Journal of Medicine.
Foie
Cette chirurgie permet de diminuer le risque de progression de la maladie du foie gras vers la cirrhose23.
Maladies cardiovasculaires
La chirurgie de l’obésité diminue le risque d’accident cardiovasculaire.
Goutte
Selon une étude suédoise de l’Université de Göteborg, les personnes obèses qui ont réalisé une chirurgie bariatrique ont vu leur risque de souffrir de la goutte diminuer de 34% pendant le suivi des participants à cette étude qui a duré 26 ans. Cette étude a été publiée en octobre 2016 dans la revue spécialisée Annals of the Rheumatic Diseases. Lire davantage
Cancer
Les patients souffrant d’obésité grave (en anglais severe obesity) qui ont subi une chirurgie bariatrique ont vu leur risque de développer un cancer diminuer d’au moins un tiers, selon une étude de l’Université de Cincinnati (UC) aux Etats-Unis. On parle d’obésité grave lorsque l’IMC est supérieur à 35, environ 15 millions d’Américains souffrent d’obésité grave. Cette grande étude dite rétrospective et de cohorte a été réalisée sous la direction du Prof. Daniel Schauer de l’UC. Les chercheurs ont examiné les données médicales de 22’198 personnes ayant subi une chirurgie bariatrique et 66’427 patients qui n’ont pas été opérés (sans chirurgie bariatrique) entre 2005 et 2012 avec un suivi jusqu’en 2014. Plus de 80% des patients de l’étude étaient des femmes. Les résultats ont montré que les patients subissant une chirurgie bariatrique avaient un risque 33% moins élevé de développer un cancer pendant le suivi (follow-up). Dans un communiqué de presse de l’étude publié le 5 octobre 2017, le Prof. Schauer explique que la diminution du risque de cancer après une chirurgie bariatrique était significative en cas de cancer du sein (après la ménopause), de cancer de l’endomètre, de cancer du pancréas et de cancer du côlon. Par exemple la diminution du risque de cancer du pancréas était de 54% inférieure chez les patients ayant subi une chirurgie bariatrique. L’obésité est associée à 40% de tous les cancers diagnostiqués aux États-Unis, selon le Prof. Schauer. Cette étude a été publiée le 3 octobre 2017 dans le journal scientifique Annals of Surgery (DOI : 10.1097/SLA.0000000000002525).
Covid-19
Une étude de la renommée Cleveland Clinic aux Etats-Unis a montré que chez les patients souffrant d’obésité, une perte de poids préalable obtenue par une chirurgie bariatrique était associée à un risque de 60% inférieur de développer des complications graves dues à une infection par Covid-19. Cette étude a été publiée le 29 décembre 2021 dans la revue JAMA Surgery (DOI : 10.1001/jamasurg.2021.6496).
Lire aussi : Une perte de poids importante peut réduire le risque de complications graves liées à Covid-19
Taux de mortalité (espérance de vie personnes obèses)
– La chirurgie bariatrique prolonge, à long terme, la vie des personnes obèses. Cette pratique que beaucoup de gens n’osent pas encore essayer permettrait de réduire de moitié le taux de mortalité en cas d’obésité sévère, selon une étude publiée le 16 janvier 2018 dans le journal scientifique JAMA (DOI : 10.1001/jama.2017.20513). Le suivi (follow-up) médian des participants était d’en moyenne 4,5 ans. Les 3 types de chirurgie bariatrique pratiquées étaient le bypass gastrique avec la procédure Roux-En-Y, la LAGB (laparoscopic adjustable gastric banding) et la gastrectomie longitudinale. Lire davantage
– Une vaste étude publiée début septembre 2019 a montré que la chirurgie de l’obésité (bariatrique) pratiquée chez des patients atteints de diabète de type 2 et d’obésité était associée à un risque moindre de décès et d’événements cardiovasculaires indésirables majeurs. Ces patients ont également perdu plus de poids, avaient un meilleur contrôle de leur diabète et utilisaient moins de médicaments pour traiter leur diabète et leurs maladies cardiovasculaires que ceux qui recevaient des soins médicaux habituels. Cette étude dite observationnelle a porté sur près de 2’300 patients ayant subi une chirurgie de l’obésité et sur 11’500 patients appariés ayant des caractéristiques similaires et ayant reçu des soins médicaux habituels. Les patients ont subi l’un des quatre types de chirurgie de perte de poids ou de l’obésité (également connue sous le nom de chirurgie métabolique) : pontage gastrique, gastrectomie longitudinale (sleeve gastrectomie), anneau gastrique ajustable ou changement duodénal (duodenal switch). Sur une période de huit ans, les patients ayant subi une chirurgie de l’obésité étaient 40% moins susceptibles de subir un événement cardiovasculaire comme des événements coronariens, des événements vasculaires cérébraux, une insuffisance cardiaque, une fibrillation auriculaire ou une maladie rénale que ceux recevant des soins médicaux habituels. Les patients du groupe chirurgical étaient 41% moins susceptibles de mourir d’une cause quelconque. Les résultats de cette étude réalisée par la Cleveland Clinic ont été présentés le 2 septembre 2019 au Congrès de la Société européenne de cardiologie et publiés simultanément dans le Journal of the American Medical Association (DOI : 10.
Risques pour la santé
– Environ 3% des personnes qui ont réalisé une chirurgie de l’obésité font une tentative de suicide, en tout cas en France24.
– En France, un établissement (ex. hôpital, clinique) devrait effectuer au moins 50 opérations de chirurgie de l’obésité par année. Un établissement qui effectue seulement quelques (moins de 10) opérations par année présente un risque de mortalité supérieur aux établissements qui réalisent 50 ou plus d’opérations par année25.
– La reprise de poids peut s’accompagner de dépressions ou d’addictions, à l’alcool notamment. Le patient peut commencer à boire de l’alcool pour compenser, car il ne peut plus manger ou moins26. Dans certaines chirurgies bariatriques, l’absorption d’alcool est beaucoup plus rapide que des personnes n’ayant pas subi cette chirurgie.
– Une étude suédoise de l’Université de Göteborg publiée en mars 2021 a montré qu’une chirurgie bariatrique n’augmente pas le risque de cancer colorectal. Selon les chercheurs, ce résultat est important pour les patients souffrant d’obésité et leurs professionnels de santé (ex. chirurgien), lorsqu’ils doivent décider d’une telle opération. L’étude a été publiée le 25 mars 2021 dans le journal scientifique PLOS ONE (DOI : 10.1371/journal.pone.0248550).
News
– Une perte de poids importante peut réduire le risque de complications graves liées à Covid-19
– Peu de différences dans l’efficacité à long terme de plusieurs régimes et plutôt bonne efficacité de la chirurgie de l’obésité
– Une chirurgie bariatrique augmente l’espérance de vie chez des obèses
– Une chirurgie bariatrique pour diminuer le risque de goutte
Autre chirurgie intéressante (mais qui n’est pas considérée comme une chirurgie de l’obésité) : liposuccion
Crédits photos et infographies :
Adobe Stock et Pharmanetis Sàrl (Creapharma.ch).
Historique de la mise à jour – Dossier revu médicalement :
– 15.04.2024 (par Xavier Gruffat, pharmacien)
– 14.02.2024 (par Xavier Gruffat, pharmacien)
– 09.03.2023 (par Xavier Gruffat, pharmacien)
Références scientifiques et bibliographie :
- Article de la Mayo Clinic, Mayo Clinic Q and A: What is bariatric surgery?, datant du 8 mars 2023, site accédé par Creapharma.ch le 9 mars 2023
- Article de la Cleveland Clinic, Who Should Consider Bariatric Surgery?, datant du 13 décembre 2022, site accédé par Creapharma le 13 décembre 2022 et le lien marchait à cette date
- Article du journal édité par l’Université de Bâle (Suisse) : i.m@il.Offizin (version française), Chirurgie bariatrique, 1ère partie: interventions et suivi, édition no 7 de 2024, version du 15 avril 2024
- Article de la Mayo Clinic, Mayo Clinic Q and A: What is bariatric surgery?, datant du 8 mars 2023, site accédé par Creapharma.ch le 9 mars 2023
- Dre Lucie Favre, Responsable consultation obésité CHUV (hôpital suisse de référence mondiale), interrogée dans l’émission “36,9°” de la chaîne de télévision suisse RTS, émission diffusée le 24 août 2022
- Etude publiée le 21 juillet 2022 dans le New England Journal of Medicine, DOI : 10.1056/NEJMoa2206038
- Livre en anglais : Mayo Clinic on Digestive Health, How to prevent and treat common stomach and gut problems, 4th edition, Sahil Khanna, M.B.B.B.S, 2020, Mayo Clinic
- Article de la Cleveland Clinic, How To Know Which Type of Bariatric Surgery Is Right for You, datant du 14 février 2024, site accédé par Creapharma le 14 février 2024 et le lien marchait à cette date
- Article de la Cleveland Clinic, Who Should Consider Bariatric Surgery?, datant du 13 décembre 2022, site accédé par Creapharma le 13 décembre 2022 et le lien marchait à cette date
- Article de la Cleveland Clinic, How To Know Which Type of Bariatric Surgery Is Right for You, datant du 14 février 2024, site accédé par Creapharma le 14 février 2024 et le lien marchait à cette date
- Article de la Cleveland Clinic, Who Should Consider Bariatric Surgery?, datant du 13 décembre 2022, site accédé par Creapharma le 13 décembre 2022 et le lien marchait à cette date
- Article de la Cleveland Clinic, How To Know Which Type of Bariatric Surgery Is Right for You, datant du 14 février 2024, site accédé par Creapharma le 14 février 2024 et le lien marchait à cette date
- Article de la Cleveland Clinic, How To Know Which Type of Bariatric Surgery Is Right for You, datant du 14 février 2024, site accédé par Creapharma le 14 février 2024 et le lien marchait à cette date
- Article de la Cleveland Clinic, How To Know Which Type of Bariatric Surgery Is Right for You, datant du 14 février 2024, site accédé par Creapharma le 14 février 2024 et le lien marchait à cette date
- Livre en anglais : Mayo Clinic on Digestive Health, How to prevent and treat common stomach and gut problems, 4th edition, Sahil Khanna, M.B.B.B.S, 2020, Mayo Clinic
- Article de la Cleveland Clinic, How To Know Which Type of Bariatric Surgery Is Right for You, datant du 14 février 2024, site accédé par Creapharma le 14 février 2024 et le lien marchait à cette date
- Article de la Cleveland Clinic, How To Know Which Type of Bariatric Surgery Is Right for You, datant du 14 février 2024, site accédé par Creapharma le 14 février 2024 et le lien marchait à cette date
- Article du journal édité par l’Université de Bâle (Suisse) : i.m@il.Offizin (version française), Chirurgie bariatrique, 1ère partie: interventions et suivi, édition no 7 de 2024, version du 15 avril 2024
- Article de la Mayo Clinic, Mayo Clinic Q and A: What is bariatric surgery?, datant du 8 mars 2023, site accédé par Creapharma.ch le 9 mars 2023
- Article de la Cleveland Clinic, Who Should Consider Bariatric Surgery?, datant du 13 décembre 2022, site accédé par Creapharma le 13 décembre 2022 et le lien marchait à cette date
- Emission de radio de France Inter appelée 7/9, matin du 7 février 2020
- Article de la Cleveland Clinic, How To Know Which Type of Bariatric Surgery Is Right for You, datant du 14 février 2024, site accédé par Creapharma le 14 février 2024 et le lien marchait à cette date
- Article de la Cleveland Clinic, Who Should Consider Bariatric Surgery?, datant du 13 décembre 2022, site accédé par Creapharma le 13 décembre 2022 et le lien marchait à cette date
- Emission de radio de France Inter appelée 7/9, matin du 7 février 2020
- Emission de radio de France Inter appelée 7/9, matin du 7 février 2020
- Emission de radio de France Inter appelée 7/9, matin du 7 février 2020

