Méthotrexate
Le méthotrexate est un anti-inflammatoire et immunosuppresseur appartenant à la classe des antimétabolites. Malgré son ancienneté, il a été mis sur le marché dans les années 1950 à l’origine pour le traitement de diverses formes de cancer (ex. leucémie)1, il est toujours utilisé de nos jours contre des maladies auto-immunes comme la polyarthrite rhumatoïde (PR) et des formes sévères de psoriasis. Son utilisation comme cytostatique contre certains types de cancer est actuellement plus limitée, à cause d’autres alternatives. Contre la PR et certaines maladies auto-immunes, le méthotrexate est pris seulement une fois par semaine, et non pas une fois par jour comme pour la plupart des médicaments.
Attention, le méthotrexate est strictement contre-indiqué pendant la grossesse (sauf en cas de rares situations vitales pour la mère et l’enfant).
Le méthotrexate est un médicament appartenant aux DMARDs (en anglais : disease-modifying antirheumatic drugs ou médicaments antirhumatismaux modifiant la maladie). Le but des DMARDs est d’arrêter ou de stopper le processus inflammatoire caractérisant plusieurs maladies rhumatismales2.
Noms de la molécule :
Méthotrexate, Methotrexate (nom anglais), Methotrexatum PhEur, Methotrexatum natricum, MTX.
Anciennement connu sous le nom : améthoptérine.
Formule de la molécule :
C20H22N8O5
Temps de demi-vie et élimination :
Le temps de demi-vie est de 8h à 10h. Les éventuels métabolites actifs sont sans intérêt ou importance au niveau thérapeutique. Son élimination (excrétion) est principalement rénale.
Effets :
Le méthotrexate inhibe des enzymes dépendantes de l’acide folique au niveau cellulaire. Le méthotrexate inhibe par exemple la dihydrofolate réductase, responsable de la catalyse ou transformation du dihydrofolate en tétrahydrofolate (la forme active du folate). Le tétrahydrofolate mène ensuite à la production de purines puis d’ADN ou d’ARN. Par conséquent, avec cette diminution du tétrahydrofolate, la synthèse d’ADN et d’ARN est interrompue au niveau cellulaire.
Le mécanisme d’action pour son action immunosuppressive n’est pas encore totalement compris.
Indications :
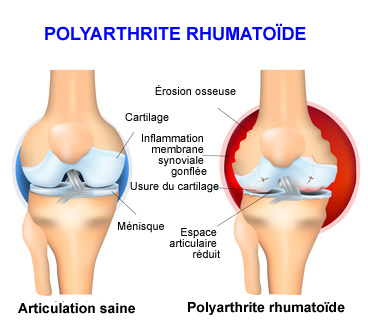
– Polyarthrite rhumatoïde (PR)
Remarques lors de PR :
– La dose de méthotrexate contre la PR est faible, à la différence d’une utilisation contre le cancer (lire ci-dessous). La prise est hebdomadaire (1 fois par semaine) et pas quotidienne comme la plupart des médicaments. Le but d’une prise hebdomadaire est de réduire les effets secondaires et la toxicité.
– Le méthotrexate est considéré comme une substance de référence dans le traitement de base de la PR.
– En cas de PR il est important d’instaurer un traitement à base de méthotrexate le plus vite possible, afin de limiter une évolution néfaste de la maladie. Justement en 2020, l’American College of Rheumatology (ACR) dans des nouvelles recommandations (guidelines) estimait que lors de PR il fallait commencer le traitement au méthotrexate et le poursuivre au lieu de faire rapidement le passage à un autre médicament antirhumatismal modificateur de la maladie (DMARD). Par la suite un médicament biologique peut être prescrit, toujours selon l’ACR.
– Si l’effet du méthotrexate contre la PR est insuffisant, il est possible de l’associer à d’autres médicaments dits de base contre la maladie, y compris des biologiques.
– Les premiers bénéfices du méthotrexate se font souvent sentir au bout de 4 à 6 semaines de traitement, même si cela peut prendre des moiside (Arava® et générique – le léflunomide est considéré aussi comme un immunomodulateur). Le méthotrexate est le médicament de premier choix pour les patients avec des symptômes modérés à élevés3.
– Il est conseillé de prendre de l’acide folique en complément (lire sous Remarques ci-dessous pour connaître la dose recommandée).
– Il est conseillé de mesurer les valeurs sanguines et hépatiques chaque 2 à 3 mois, afin de voir si le méthotrexate ne mène pas à des effets secondaires graves.
– Pour certains anticorps comme l’infliximab (Remicade® et biosimilaires) indiqué contre la PR, le méthotrexate doit être pris en association avec cet anticorps monoclonal.
– Certaines formes de psoriasis comme un psoriasis en plaque persistante ou l’arthrite psoriasique (ou rhumatisme psoriasique).
La thérapie est systématique, en général par injection de piqûre au niveau du ventre. La dose tout comme lors de PR est faible et administrée de façon hebdomadaire. Il faudra aussi prendre de l’acide folique en complément (lire sous Remarques ci-dessous).
– Parfois contre la maladie de Crohn et la sclérose en plaques.
– Comme cytostatique dans certaines formes de cancers (la dose est élevée) :
> Leucémie lymphatique et myéloïde aiguë
> Lymphomes non hodgkiniens, en particulier les lymphomes du SNC
> Tumeurs solides telles que le cancer du sein, du poumon et de la vessie ainsi que les tumeurs malignes de la tête et du cou et les choriocarcinomes
> Ostéosarcome chez les enfants et les adolescents
Effets secondaires :
Les troubles gastro-intestinaux tels que l’inflammation ou des lésions de la muqueuse buccale (ex. aphtes), la diarrhée, les nausées, la fatigue, les dommages au foie (lire ci-dessous) et les malaises abdominaux sont les principaux effets secondaires du méthotrexate. Plus la dose de méthotrexate est élevée et plus les effets secondaires destructeurs sur le système gastro-intestinal sont importants. Les effets secondaires gastro-intestinaux apparaissent de façon plus fréquente lors de prise orale (ex. comprimé) qu’en injection.
A faible dose, le méthotrexate est en général bien toléré4.
Effets secondaires au niveau du foie :
Un effet secondaire secondaire très courant est l’augmentation des enzymes hépatiques (transaminases), de graves dommages au foie pouvant se produire. Il peut y avoir un risque de cirrhose (hépatique).
Avant de prescrire le méthotrexate, le médecin devrait faire un test de dépistage des hépatites B et C afin d’exclure une inflammation hépatique5.
Effets secondaires au niveau du sang et de la moelle osseuse :
Le méthotrexate peut aussi augmenter le risque d’infections (ex. à des virus ou bactéries) par une diminution de certains globules blancs. Une diminution des plaquettes menant à des saignements plus fréquents peut aussi survenir. La dépression de la moelle osseuse est également fréquemment observée, cet effet secondaire dépend toutefois de plusieurs facteurs comme la dose.
Liste non exhaustive, veuillez lire la notice d’emballage et demandez conseil à un spécialiste.
Contre-indications :
Le méthotrexate, sauf cas particuliers vitaux et toujours sous avis médical, est strictement contre-indiqué en cas de grossesse, à cause d’un risque grave de malformation. Il est conseillé, jusqu’à 3 mois après l’arrêt du méthotrexate, d’utiliser une méthode contraceptive autant pour la femme que l’homme.
Le méthotrexate est aussi contre-indiqué pendant l’allaitement.
Autres contre-indications : insuffisance rénale grave, insuffisance hépatique grave, alcoolisme (augmentation du risque de toxicité hépatique), faiblesse du système immunitaire, leucopénie, thrombocytopénie.
Liste non exhaustive, veuillez lire la notice d’emballage et demandez conseil à un spécialiste.
Interactions :
Le méthotrexate peut mener à de nombreuses interactions médicamenteuses.
Les principales interactions sont avec les AINS (ex. ibuprofène, diclofénac et notamment acide acétylsalicylique ou aspirine si prise de plus d’1 g par jour cet AINS), les glucocorticoïdes (ex. cortisone et dérivés), les antibiotiques, l’allopurinol, la théophylline et les anticoagulants oraux. Des interactions graves sont aussi possibles avec le métamizole.
Liste non exhaustive, veuillez lire la notice d’emballage et demandez conseil à un spécialiste.
Sous quelles formes (formes galéniques) ?
Le méthotrexate est vendu notamment en Suisse sous forme de comprimés (à 2,5, 5 et 10 mg), de solutions pour injection (à 2,5, 5, 25, 50 et 10 mg/ml) ou de seringues prêtes à l’emploi (à 5, 7,5, 25, 40 et 50 mg/ml) comme en Suisse dans Metoject® et génériques. Il existe aussi des dosages spécifiques pour les formes parentérales.
Noms de marques aux Etats-Unis : ex. Trexall®, Rasuvo®.
Posologie :
En cas de polyarthrite rhumatoïde la posologie habituelle de méthotrexate (en prise orale, s.c. ou i.m.) est comme dose initiale de 7,5 mg à 10 mg par semaine puis comme dose d’entretien de 7,5 mg à 25 mg aussi par semaine.
Pour rappel, il est recommandé de mesurer les valeurs sanguines et hépatiques chaque 2 à 3 mois, afin de voir si le méthotrexate ne mène pas à des effets secondaires graves notamment au niveau hépatique, sanguin et rénal.
Remarques :
– Le méthotrexate a été autorisé par la FDA (agence de régulation américaine des médicaments) en 1953. A l’origine le méthotrexate a été développé contre le cancer à des doses plus élevées que son utilisation contre les maladies rhumatismales6.
– En 2013, le méthotrexate faisait partie de la liste des médicaments essentiels de l’Organisation Mondiale de la Santé (OMS).
– En 2021, le méthotrexate est toujours considéré comme une substance de référence dans le traitement de base de la polyarthrite rhumatoïde, même s’il est de plus en plus associé à un traitement moderne (à base de biologique).
– Pour éviter des dommages au foie, il est déconseillé de consommer de l’alcool pendant un traitement à base de méthotrexate7.
– Avant de prendre du méthotrexate, il est important de discuter avec votre médecin concernant la vaccination en général, voir si elle est indiquée ou non, selon la Mayo Clinic.
Alternatives :
Lors de polyarthrite rhumatoïde, en particulier chez la femme enceinte, la sulfasalazine (un autre DMARDS) et l’hydroxychloroquine sont des alternatives possibles au méthotrexate.
Prise d’acide folique :
Il est conseillé de prendre 1 mg par jour d’acide folique ou 5 mg d’acide folique par semaine lors de traitement à base de méthotrexate à faible dose (comme contre la polyarthrite rhumatoïde ou le psoriasis). Certaines sources parlent de prendre jusqu’à 10 mg d’acide folique par semaine.
Sources & Références :
Sources :
Pharmawiki.ch, Mayo Clinic.
Références et littérature :
“100 wichtige Medikamente” – Infomed (2020).
Rédaction :
Xavier Gruffat (Pharmacien)
Dernière mise à jour :
21.09.2023
Crédits photos :
Adobe Stock
Références scientifiques et bibliographie :
- Article du journal édité par l’Université de Bâle (Suisse), i.m@il.Offizin, édition no 6 de 2022, version de mars 2022
- Livre en anglais : Mayo Clinic Guide to Arthritis, Managing joint pain for an active life, Lynne S. Peterson, 2020, Mayo Clinic
- The Medical Letter, livre “Drugs of Choice 2022”, The Medical Letter on Drugs and Therapeutics, New Rochelle – New York – Etats-Unis
- The Medical Letter, livre “Drugs of Choice 2020”, The Medical Letter on Drugs and Therapeutics
- Livre en anglais : Mayo Clinic Guide to Arthritis, Managing joint pain for an active life, Lynne S. Peterson, 2020, Mayo Clinic
- Livre en anglais : Mayo Clinic Guide to Arthritis, Managing joint pain for an active life, Lynne S. Peterson, 2020, Mayo Clinic
- Livre en anglais : Mayo Clinic Guide to Arthritis, Managing joint pain for an active life, Lynne S. Peterson, 2020, Mayo Clinic

